Résumé de l’expérience des pays qui ont largement vacciné contre le HPV à partir des données publiées des registres des cancers.
Gérard Delépine 2 octobre 2019
L’efficacité d’un politique nationale de prévention d’un cancer doit être jugée non pas sur les petits échantillons d’essais thérapeutiques mais, en vie réelle, sur l’évolution de l’incidence de ce cancer dans l’ensemble de la population concernée, telle qu’elle apparaît dans les registres officiels des cancers
A ce jour, seulement quatre pays qui pratiquaient le dépistage cytologique et disposaient de registres nationaux du cancer ont obtenu une couverture vaccinale supérieure à 80% dans la population ciblée avec un recul suffisant : l’Australie, la Grande Bretagne, la Suède et la Norvège.
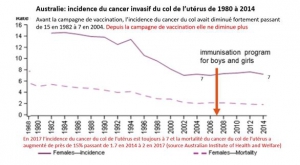
En Australie,
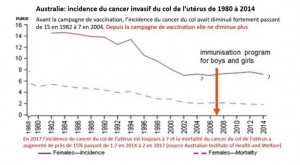
la campagne vaccinale a débuté en 2007 chez les adolescentes, avec un taux de couverture proche actuellement de 80%. Depuis cette date, l’incidence standardisée monde des cancers invasifs dans la population globale ne baisse plus, contrairement aux annonces permanentes des médias qui claironnent l’éradication future des cancers du col dans ce pays en diffusant des prédictions statistiques reposant sur des hypothèses fausses.
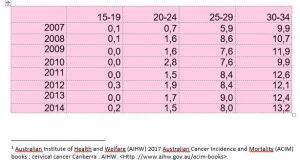
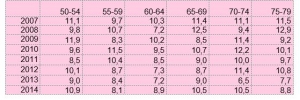
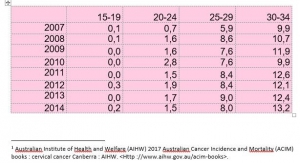
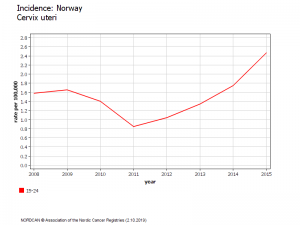
De plus, il est paradoxal de constater que l’incidence des cancers invasifs du col augmente dans les classes d’âge de femmes vaccinées. Ainsi, dans la tranche d’âge des femmes de 20-24 ans (vaccinées à 80% entre 14 et 18 ans), l’incidence est passée de 0,7 en 2007 à 1,5 cas/100.000 en 2014. Chez les femmes âgées de 25 à 29 ans (vaccinées en rattrapage lorsqu’elles avaient entre 19 et 23 ans) ces chiffres ont augmenté également, de 5,9 en 2007 à 8,2/100.000 en 2014. De même pour les 30-34 ans (qui ont subi des vaccinations de rattrapage jusqu’à l’âge de 26 ans en 2007) dont l’incidence a augmenté de plus de 30% (de 9,9 en 2007 à 13,2 en 2014), augmentation statistiquement significative. A l’opposé, les femmes plus âgées (et donc non vaccinées) ont vu leur risque de cancer diminuer -17% pour les femmes de 55 à 59 ans (de 9.7 à 8.1), -13% pour celles de 60 à 64ans (de 10.3 à 8.9), -23% pour celles de75 à 79 ans (de11.5 à 8.8) et même moins 31% pour celles de 80 à 84 ans (de 14.5 à 10).
En Grande Bretagne, la campagne de vaccination a débuté en 2008, en obtenant une couverture de plus de 85% d’adolescentes. Depuis lors, sur l’ensemble de la population exposée au cancer du col (femmes de plus de 20 ans) l’incidence standardisée a augmenté, passant de 12.6 en 2007 à 14.1 en 2016
A partir de 2011
les statistiques nationales ont montré une augmentation brutale et importante
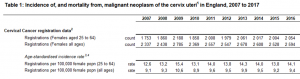
du taux de cancer du col utérin chez les femmes de 20 à 24 ans (vaccinées pour plus de 85% d’entre elles, alors qu’elles avaient entre 14 et 18 ans) qui ont vu leur risque de cancer (incidence lissée sur 3 ans) augmenter de 70% en 2 ans de 2,7 à 4,6 en 2013-2015).
Celles de 25 à 29 ans qui avaient entre 17 à 23 ans au moment de la campagne de vaccination ont vu leur risque de cancer doubler entre 2007 et 2015 (de 11 à 22) Or c’est dans ce créneau d’âge que l’on retrouve toutes les femmes ayant pu recevoir une vaccination tardive (vaccination dite de « rattrapage » après 16 ans). A l’opposé, l’incidence du cancer a globalement diminué chez les femmes les plus âgées (moins 20% dans le groupe 35-49 ans).
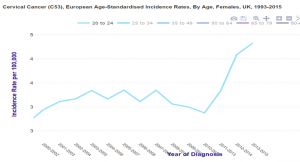
En Suède, le vaccin Gardasil a été introduit en 2006 et le programme de vaccination des préadolescentes mis en route en 2010 pour atteindre une large couverture approchant les 80% avec un « rattrapage » des plus âgées (jusqu’à 18 ans). Depuis l’incidence (standardisée Monde) du cancer du col de l’utérus, qui s’était stabilisé jusqu’en 2011, a augmenté de 23% passant de 6,69 en 2011 à 8,6 en 2016.
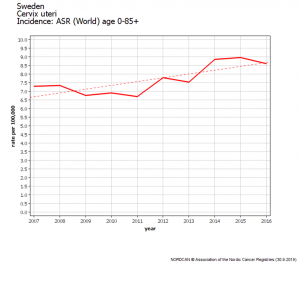
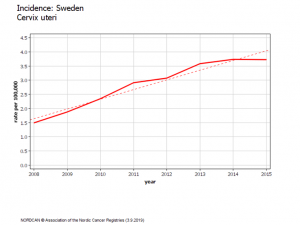
Cette augmentation globale est principalement due aux femmes de 20 à 24 ans en 2016, (vaccinées pour plus de 80% d’entre elles) qui ont vu leur incidence lissée sur 3 ans doubler, passant de 1.49 en 2007-2009 à 3.73 en 2014-2016 ainsi que le montrent les données et graphiques publiés par Nordcan (registre des cancers scandinaves) ; cette augmentation est statistiquement significative.
| Age-specific rate per 100,000 (smoothed using 3 years average) | ||||||||
| Year | 20-24 | |||||||
| 2008 | 1.49 | |||||||
| 2009 | 1.88 | |||||||
| 2010 | 2.35 | |||||||
| 2011 | 2.91 | |||||||
| 2012 | 3.07 | |||||||
| 2013 | 3.58 | |||||||
| 2014 | 3.74 | |||||||
| 2015 | 3.73 | |||||||
Dans ce pays, comme en Australie et en Grande Bretagne, aucune augmentation n’est notée dans la population âgée de plus de 50 ans, non concernée par la vaccination HPV.
La Norvège a suivi une politique similaire de vaccination. Depuis, le registre du cancer Nordcan montre une augmentation de l’incidence standardisée monde du cancer invasif du col de l’utérus de 25% sur l’ensemble de la population (de 8.99 en 2007 à 11.31 en 2015).
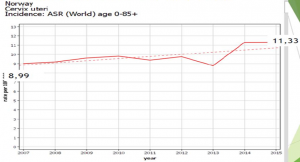
Dans le groupe d’âge le plus vacciné (les 15-24 ans en 2016 qui avait entre 9 et 18 ans en 2010) une augmentation importante d’incidence lissée sur trois ans est apparue à partir de 2013 de 0.84 en 2010-2012 à 2.46 en 2014-2016 ainsi que le montre ce graphique et ces données NORDCAN
 |
| Age-specific rate per 100,000 (smoothed using 3 years average) | |||||||
| Year | 15-24 | ||||||
| 2008 | 1.58 | ||||||
| 2009 | 1.65 | ||||||
| 2010 | 1.40 | ||||||
| 2011 | 0.84 | ||||||
| 2012 | 1.04 | ||||||
| 2013 | 1.34 | ||||||
| 2014 | 1.74 | ||||||
| 2015 | 2.46 | ||||||
Et la recherche des inversions de tendance (break point analysis) montre que c’est trois ans après le début de la campagne de vaccination que cette augmentation significative est apparue.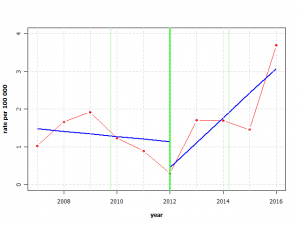
| Norway Cervix uteri Incidence: ASR (World), age (15-24) |
| Year | Numbers | ASR (World) |
| 2007 | 3 | 1.02 |
| 2008 | 5 | 1.66 |
| 2009 | 6 | 1.92 |
| 2010 | 4 | 1.23 |
| 2011 | 3 | 0.89 |
| 2012 | 1 | 0.29 |
| 2013 | 6 | 1.70 |
| 2014 | 6 | 1.69 |
| 2015 | 5 | 1.46 |
| 2016 | 13 | 3.69 |
| Breakpoint | Year | Standard error | 95% CI |
| Estimated | 2012 | 1.13 | [2009 ;2014] |
| Slope | |||
| Before (2007-2012) | -0.07 | 0.20 | [-0.56 ;0.42] |
| After (2012-2016) | 0.66 | 0.20 | [0.17;1.14] |
| Estimated annual percent change | |||
| Before (2007-2012) | -21.99 | [-39.75 ;1.02] | |
| After (2012-2016) | 64.16 | [13.59;137.25] | |
| NORDCAN © 2012 Association of the Nordic Cancer Registries – All Rights Reserved. |
Cette progression inattendue, précoce et significative du nombre de cancers du col dans tous les pays où la population jeune est largement vaccinée interroge à juste titre d’autant qu’en France, peu vaccinée, l’incidence du cancer du col a largement baissé durant la même période rendant cette maladie rare (incidence inférieure à 6/100000), d’après les critères de l’OMS.
L’étude pivot de Merck concernant l’évaluation initiale du Gardasil et destinée à la FDA avait inclus des personnes (dénommées « non naïves ») qui avaient été contaminées préalablement par des souches virales oncogènes (en particulier 16 et 18). Les résultats de ce sous-groupe avaient retrouvé une augmentation (de 26%) de l’apparition de lésions dysplasiques du col par rapport au groupe non vacciné. Le fait de vacciner des femmes ayant déjà commencé leur vie sexuelle pourrait probablement augmenter le nombre de lésions précancéreuses sévères.
Quelle que soient les raisons de cette augmentation paradoxale mais indiscutable (données officielles des registres nationaux des cancers) des risques de cancer dans tous les pays dans les groupes d’âge qui ont été largement vaccinés justifie :
1°) une information loyale de la population en ne prétendant plus que ce vaccin prévient le cancer.
2°) Le principe de précaution impose de ne plus vacciner les femmes ayant déjà commencé leur vie sexuelle
3°) le même principe de précaution doit faire récuser toute obligation vaccinale anti HPV d’autant que la charge pour les finances publiques serait importante (200 à 400 millions d’euros chaque année en France).
4°) Des études indépendantes des firmes pharmaceutiques sont indispensables et urgentes pour établir si ce vaccin est réellement susceptible de prévenir le cancer ou s’il l’augmente et dans quels groupes afin d’adopter les recommandations actuelles aux faits avérés
Le refus des autorités sanitaires engagerait la responsabilité personnelle des décideurs et des experts, en particulier ceux liés aux firmes.
mise à jour des résultats internationaux de la vaccination par Gardasil 2 OCT 20