Covid19 et confinement aveugle, combien de morts évitables ?
Le confinement tue les malades chroniques et crée de nouveaux patients : « je suis covid19 » crie un jeune en bouffées délirantes.
« [1] Toute la médecine s’inquiète et alerte les ministères de ne plus voir de malades dans les cabinets médicaux, les services hospitaliers et les cliniques privées, alors que ceux-ci sont en situation de fonctionnement ! Les urgences médicales marchent (enfin !) au ralenti : 2 fois moins de visites pour les suspicions d’AVC ou d’infarctus ! » Le Covid a-t-il réglé les problèmes sanitaires du pays ou bien la rigidité du confinement pousse-t-elle chacun à rester chez soi même quand il est en danger sanitaire, au risque de provoquer de futurs drames en série ? Et surtout, comment et quand sortira-t-on de cette spirale infernale ? »
Les morts aidées imposées en établissements sont connues, leur horreur peut-être pas.
Le sort scandaleux des personnes âgées des EHPAD a fini par apparaître sur les médias officiels. Combien aura-t-il fallu de décès, sans aucune tentative de traitement curatif au début de leur maladie, puis euthanasiés, sans demande de leur part par le Rivotril. Euthanasie active « conseillée » par les circulaires adressées aux médecins et directions des établissements ? Pourquoi tant de crimes qui resteront probablement impunis ont-ils déferlé sur notre pays dans une soumission générale incompréhensible ?
Rien en effet ne justifie réellement, d’avoir privé de leurs aidants les résidents des établissements pour personnes dépendantes, des instituts pour handicapés et les malades chroniques à domicile. Suppression brutale d’un jour à l’autre, sans préparation psychologique minimale, ni prise en compte des conséquences. Le lundi, les bénévoles sont là, les familles, le kinésithérapeute, l’orthophoniste prennent soin de leurs patients, devenus petit à petit des proches, des amis parfois et toujours des patients dont on doit prendre « soin ». Le mardi, tout s’arrête brutalement. Imaginons la détresse de ces vieilles personnes brutalement isolées dans une chambre devenue cellule, visitées par de rares soignants sur un bateau qui coule. Comment ont-ils pu, ces, aides-soignants ou infirmiers, derniers des mohicans, expliquer à ces personnes au crépuscule de leur vie que « c’était pour leur bien », pour qu’ils n’attrapent pas le fameux virus dont la télévision leur parle toute la journée ? Invraisemblable scénario qui suscitera probablement beaucoup de récits d’horreur, après la fin de la sidération générale, qui pour l’instant lie les langues.
En effet, comment les français peuvent-ils admettre que priver des vieillards de 98 ans ou 100 ans de la présence de sa voisine en la laissant à deux mètres, peut avoir une quelconque utilité pour eux ? Choisir entre la mort par Covid non traité (sur décision ministérielle) ou par désespoir, solitude, anorexie, bref glissement, était- ce au gouvernement de décider ?
Mort évitable par Covid19 dans bien des cas par un antibiotique dès le début des symptômes et un peu de kinésithérapie brutalement interdite ? Pourquoi les soignants, les familles, les intervenants n’ont-ils pas investi les locaux de cette prison brulement imposée par le premier ministre ? Prison sans visites, sans salle de sport etc…
Certains ont dit que les prisonniers de droit commun ou anciens terroristes libérés par la ministre pour leur éviter le Covid vont bientôt demander à retourner dans leur prison, où le confinement était plus confortable, promenades longues et sans autorisation etc.
Cette soumission généralisée qui a délivré un permis de tuer plusieurs milliers de personnes âgées en établissements, mais aussi beaucoup d’autres anonymes privés de leurs intervenants en ville, prouve à quel point notre société est déjà profondément formatée pour la dictature, pas si molle que cela. Peut-on encore parler de démocrature, quand les familles acceptent sans broncher de ne plus voir leur père, leur mère, y compris lorsqu’il est en train de mourir, de ne pas le revoir avant mise au cercueil, de ne pas toucher ce cercueil et de ne pas l’accompagner au cimetière ? [2]
La souffrance de soignants non préparés à la médecine inhumaine des entreprises que sont devenus nos hôpitaux publics et privés n’a pas été soulignée et pourtant certains ne s’en remettront pas et abandonneront les métiers du soin.
Nous avons été émus par cette infirmière qui parlait à un de ses patients tout juste décédé en lui contant tout l’amour que sa famille a pour lui (elle l’imagine) et qu’elle est la dernière à voir son visage avant de fermer le sac … Personne ne le reverra. Est -ce justifié ?
Cette maladie n’est pas la peste, et traiter simplement les malades au début aurait permis de calmer l’épidémie et d’éviter de nombreux séjours en réanimation. Mais il fallait sûrement que l’épidémie persiste pour continuer d’espérer vendre 7 milliards de doses de vaccins (et si possible deux fois car un rappel ne serait pas inutile) comme le disait le député Touraine, ancien rapporteur de la loi de santé de 1996 sur les grandes voix de Sud radio le 21 avril 2020. Evidemment la désinformation sur l’effet des traitements du Pr Raoult et de bien d’autres (double antibiothérapie etc.) bat son plein car pas question de priver Big pharma et affidés de tant de milliards de bénéfices et de surveillance électronique bien utile en dictature (puçage etc.).
D’autres témoignages commencent à apparaitre bien tard dans la presse : « Sébastien ne comprend pas, trois jours avant il avait eu un appel de l ’Ehpad, son père était tombé, mais il était en forme, seulement 73 ans, et aucune pathologie. Il y avait bien cette petite grippe qui circulait un peu entre les résidents, mais rien de grave l’avait-on rassuré, et jamais le mot « Covid » n’avait été prononcé.
Il ne reste de Bernard qu’une urne qui attend Sébastien sur une étagère des pompes funèbres de la petite ville de Delle. Le fils n’a jamais pu revoir son père, ni même récupérer ses affaires. Cette disparition sans bruit ni rites se transforme en deuil impossible. « Je me dis qu’il n’est pas mort, je ne réalise pas. C’est un choc terrible, un traumatisme. Nous, les familles, nous étions coupées du monde, on ne nous a rien dit. Il n’y a eu aucune communication, aucune humanité. Payer aussi cher pour mourir comme ça, j’ai la haine qui brûle en moi », pleure-t-il au téléphone. »[3]
Ce délire d’enfermement a envahi d’autres pays dans le monde. Et les réflexions intelligentes et tragiques se multiplient. [4]
Un pneumologue canadien commente :
« Ce qui me dérange, c’est qu’on puisse supprimer tous les droits fondamentaux aux personnes âgées. On ne leur demande pas de suivre des consignes et que s’ils les suivent, ils peuvent vivre comme les autres, c’est-à-dire sortir dehors marcher en respectant toutes les consignes imposées à toute la population. On leur dit non, vous êtes âgés, vous n’avez même plus le droit de sortir de votre appartement, vous êtes enfermés là, vous ne pouvez rencontrer personne, toutes les libertés fondamentales sont suspendues. Vous n’avez le droit de sortir de là que si vous êtes malade ou mort. C’est tout. C’est la seule chose qu’on leur laisse. Moi je trouve que ces personnes-là ne méritent pas ça. »
Vous trouvez que c’est exagéré ?
Je trouve que c’est exagéré. On a mis des consignes publiques, on a fermé plein de choses, on a dit il y a des règles de distanciation sociale, il n’y a plus d’attroupements, mais si elles sont respectées ces règles-là, pourquoi en plus imposer un isolement complet à des personnes âgées qui en général n’ont plus rien que ça à faire de se promener dehors. S’ils ne sont pas capables, s’ils n’en ont pas envie, c’est normal. Personne ne va les forcer. Mais si c’est la seule façon de s’évader un peu, de sortir et de se garder en santé aussi. Parce qu’à 89 ans comme mon père qui est un homme très en forme, sa forme physique va disparaître dans quelques jours.[5](..)
Je ne souhaite pas que mon père meure, mais j’aimerais ça qu’il ne soit pas enfermé comme un prisonnier parce que présentement, les criminels en prison ont plus de droits. Ils peuvent sortir tous les jours. »[6]. Au Canada comme en France !
Soumission invraisemblable d’un peuple tétanisé : « l’attitude de « non-pensée »
Comment ce mardi 16 mars où la France est entrée en confinement total, n’a-t-il pas vu un peuple s’élever en grandes manifestations partout en France ? Il parait que les réseaux sociaux influencent nos comportements ? Comment le croire quand l’expérience de Taiwan, de Singapour, du Japon ont montré que ce confinement généralisé inspiré de la dictature chinoise serait inutile et que suffisamment d’éléments étaient disponibles sur tous les réseaux ? La première réflexion qui nous interpelle devant un tel carnage organisé, subi et accepté est la tolérance incroyable du peuple qui nous invite à relire Freud et Jung mais surtout Hannah Arendt [7]. N’hésitez pas à vous plonger dans ses textes redevenus d’une brûlante d’actualité.
Les conséquences des décisions gouvernementales d’interdiction de travailler pour les professions du soin sont énormes
Outre les conséquences économiques générales que tout le monde commence à appréhender, nous nous contenterons ici de survoler[8] quelques conséquences médicales méconnues de ce confinement aveugle imposé aux français. Les multiples domaines sabordés sont tellement nombreux que nous ne pouvons pas tous les citer, mais ne doutons pas que les anthropologues de la santé feront un rapport exhaustif. C’est leur fonction, plus que de donner des directives médicales au Président.
Les chirurgiens-dentistes appellent au secours
Les dentistes ne peuvent plus soigner. Les patients attendent depuis six semaines. La réquisition des masques par le gouvernement empêche les dentistes de soigner leurs patients. Le gouvernement leur promet trois masques, soit un jour ou deux après le 13 mai. Rage de dents, infections évoluent et sont à risque de complications. On a tout connu des décès de septicémies post abcès dentaire, dans notre jeunesse. Veut-on revenir à l’état de la France avant les antibiotiques ?
Quelle pression des patients ?
« Au début, ils comprenaient qu’on ne pouvait rien faire s’il s’agissait seulement d’esthétique ou de prothèses cassées. Mais le côté conciliant s’est un peu envolé quand l’annonce a été faite d’un report au 11 mai. Et quand on va leur dire que ce 11 mai justement, nous voulons bien travailler, mais que nous n’avons rien pour ».[9] Et pourtant s’il est un domaine où le port de masques est essentiel toute l’année, c’est bien la dentisterie et tous les soins de stomatologie.
La santé mentale : « un coup de tonnerre dans un ciel bleu »
Impactée pour 20 ans ou plus[10] d’après les psychiatres et pédopsychiatres qui appellent au secours de ce confinement inique, depuis son début, dans un silence assourdissant, absents des grands médias. Le retentissement psychologique des mesures de confinement pourrait être très important. Une enquête réalisée entre le 23 et le 25 mars par BVA pour le compte de Santé publique France auprès de 2 000 personnes : « a révélé que 27 % des répondants se trouvent dans un état d’anxiété. Un chiffre « à comparer aux 13,5 % mesurés hors période épidémique » lors du Baromètre santé 2017.[11]
Le Dr Navarre, psychiatre au CH du Rouvray à Sotteville- les-Rouen, nous rappelle dans un article publié le 25 mars 2020 dans le journal « 20 minutes » ce que chacun sait déjà : « le confinement n’est pas anodin au niveau psychologique (…), certains vont ressentir une impression de vide », et évoque « l’angoisse du confinement ».
Autre exemple : le Dr Bocher, chef de service au CH de Nantes, affirme à FR3 Pays de la Loire le 30 mars « Coronavirus : le confinement va à l’opposé des principes de soin dans les hôpitaux psychiatriques (…) On ne connaît pas les conséquences du confinement sur des personnes sujettes aux angoisses » « Les psychotropes risquent d’entraîner des difficultés respiratoires », alerte le Dr Rachel B. « Du pain béni pour le covid-19 » ajoute l’article.[12]
« Je suis le Covid » : depuis le confinement, des psychiatres de Seine-Saint-Denis voient arriver à l’hôpital des jeunes sans antécédents atteints de « bouffées délirantes aiguës« , des profils inattendus, chez des personnes sans antécédents, jeunes, des trentenaires. Il y a ceux qui clament « avoir trouvé le traitement contre le coronavirus », ceux qui pensent que « tout est leur faute », ceux qui « partent dans des délires messianiques ». Et ceux qui affirment carrément « être le virus ». « En psychiatrie, on appelle cela un « coup de tonnerre dans un ciel bleu » : il s’agit de gens qui fonctionnaient très bien et décompensent tout d’un coup.
Ces bouffées délirantes peuvent avoir pour origine des dépressions, mais aussi la consommation ou l’arrêt brutal de drogues, précise Antoine Zuber. « Ces troubles, souvent mégalomaniaques, prennent parfois des allures de délires de persécution « qui traduisent une angoisse massive pour soi et pour son entourage »[13]
Les psychologues ne sont pas considérés comme des personnels de santé. Pas de masques délivrés en pharmacie
Les patients n’ont pas de séances depuis deux mois. Et ne peuvent pas reprendre leur thérapie car on ne délivre pas de masques aux professionnels, ni aux parents, tout en leur disant que c’est obligatoire. On ne peut pas en acheter non plus car les pharmaciens très surveillés et comme chacun sait, les psychologues ne sont pas des soignants. Il y a probablement un peu de préméditation dans cette crise, mais indéniablement beaucoup d’incompétence et une forme de folie. Néanmoins comme ordres et contre-ordres ont varié, les psychologues ont pu maintenir un contact virtuel par Skype, pour les malades les plus à risque, comme les autistes par exemple. Télétravail gratuit au moins les premières semaines.
Les malades chroniques sont abandonnés tant sur le plan médical que social et psychologique
20 millions de personnes seraient atteintes en France de pathologies chroniques, chiffre facile à vérifier car tous ces malades sont pris en charge à 100 % par la sécurité sociale. Plus de 600 000 ont bénéficient de soins réguliers et près de 320 000 suivent chaque année des chimiothérapies, 210 000 des séances de radiothérapie, et plus de 82 000 insuffisants rénaux doivent être dialysés trois fois par semaine.
Qui a pu imaginer ou plutôt ne pas imaginer les conséquences épouvantables d’une cessation brutale de ces soins, d’un jour à l’autre, sans aucune préparation, organisation. Les tableaux Excel de ces technocrates auraient dû remplir la case, prévision … Des patients fragiles, inquiets[14] désemparés, désespérés, silencieux dont on ne connaitra vraiment l’état qu’après un véritable déconfinement autorisant soignants mais aussi familles à les rencontrer. Mais si le patient est à 105 km, doit-on demander au premier ministre une autorisation spéciale le 11 mai ? Ce gouvernement aura juré de nous écrire une page très spéciale de l’Histoire que personne n’aurait pu imaginer, même pas UBU roi.
Les malades de rhumatologie chroniques par définition
Dans tous les cas, les rhumatologues sont inquiets. « Attention à la bombe à retardement, je crains le retour de bâton à la fin de l’épidémie, s’alarme un chef de service. » Il y aura tout de même un moment où les patients se rendront compte que leur problème est important. » Et le jour où les patients réévalueront à la hausse la gravité de leurs symptômes, estime le rhumatologue, « on risque alors d’avoir un peu de mal à gérer la situation ».[15]
Les cardiologues sont particulièrement préoccupés. Les infarctus ont disparu.
Le Pr A. Cohen[16] s’inquiète : « les maladies cardiaques et neurovasculaires continuent à tuer. Il y a chaque mois 12.000 accidents vasculaires cérébraux, rappelle-t-il. Or à force de répéter que l’ensemble du système de santé est tourné vers le coronavirus, les patients minimisent leurs symptomatologies » et ne consultent plus.
Même le journal Libération se réveille sur les victimes indirectes du confinement aveugle, irréfléchi, total avec fermeture des cabinets, des cliniques privées interdites d’opération depuis deux mois tout en ne recevant aucun malade de Covid, sur interdiction des ARS toutes puissantes et menaçantes[17]. « Infarctus, AVC, cancer… De nombreux malades chroniques ne vont plus chez le médecin ou désertent les urgences depuis le début du confinement. Le corps médical s’inquiète de voir exploser le nombre de victimes collatérales à l’épidémie de Covid-19 »[18].
Deux fois moins d’infarctus, ce n’est pas normal, titre Eric Favreau. Effectivement, à moins que nos grands statisticiens ne remplissent leurs ordinateurs de ces chiffres qui finiront par nous dire que le Covid19 protège de l’infarctus, comme le tabac d’ailleurs. On n’arrête pas le progrès et la présentation du rôle éventuel du tabac sur la protection du Covid19 dans les grands médias a donné un peu de joie aux confinés fumeurs, seul bénéfice de cette sortie, pour le moins imprudente.
Les accidents vasculaires cérébraux (AVC) ont aussi disparu !
« On ne comprend pas. On a fait un groupe de travail avec d’autres établissements et d’autres services pour tenter d’analyser ce qui se passe. Car on reçoit beaucoup moins de victimes d’AVC, au moins 50% en moins. Et en cardio, c’est pareil : deux fois moins d’infarctus. Ce n’est pas normal. C’est inquiétant. Les patients, ont-ils peur de gêner ? Pour certains, ils arrivent trop tard ou ils meurent à la maison. C’est vrai que si on attend une demi-heure une réponse du Samu, cela peut être parfois problématique. »[19]
« En France, en temps normal, 12 000 personnes font un AVC chaque mois et 10 000 un infarctus ». Le constat se vérifie un peu partout dans les hôpitaux. Les urgences habituelles, y compris les plus graves, connaissent une chute d’affluence.
Morts d’insuffisance cardiaque, et d’embolies pulmonaires seront classées Covid19 même sans test, ce qui est autorisé par une circulaire destinée aux médecins.
Les urgences sont vides
Les services hospitaliers privés et publiques totalement vides depuis le confinement. Réflexion confirmée par un médecin de Bichat, hôpital parisien. Les urgences hors Covid sont vides ! Il y a une baisse considérable du nombre d’AVC et d’accident ischémique transitoire à l’hôpital depuis le début de la crise du Covid-19.
Pas d’urgences, des services vides y compris dans les grands hôpitaux parisiens dont les internes témoignent de leur ennui… Pendant ce temps-là grand cirque médiatique sur les lits débordés….
Les EHPADs n’appellent plus non plus pour les AVC et les choix entre ainés Covid19 et AVC que craignaient d’avoir à faire les neurologues ne se sont pas posés. N’oublions pas le décret du 26 mars donnant injonction aux directeurs d’EHPAD de ne pas « encombrer les urgences hospitalières avec les ainés, de les laisser sous doliprane en cas de suspicion de Covid19 et surtout de préparer une seringue de Rivotril pour les sédater » en cas de détresse, en termes moins politiquement corrects de les euthanasier. Bien sûr sans traitement initial de la maladie, peut-être une bronchite banale. Alors dans ce contexte de délire et d’isolement des résidents, mais aussi des soignants, l’AVC est sûrement passé inaperçu, trop souvent. La standardiste du 15 (médecin, infirmière, stagiaire ?) a dû répondre doliprane …
On nous a tellement seriné qu’il ne fallait pas déranger, même si on toussait. Alors pour le reste, et puis 30 mn au téléphone, c’est déjà trop tard, souvent. Combien de cadavres dans les placards à déconfiner …Les vrais comptes que Jérôme Salomon ne fera sûrement pas à la TV et pas avant quelques mois. On verra.
Et le cancer ? craintes du covid19 et pertes de chance du cancer par retard ou inadaptation à la thérapeutique
La mortalité du Covid19 a été évaluée supérieure chez les patients atteints de cancer. « Un rapport de la mission conjointe de l’Organisation Mondiale de la Santé et de la Chine, publié le 28 février dernier, indique que le taux de mortalité des patients atteints de cancer et infectés par le virus était de 7,8 %. Ce taux était de 1,4 % dans la population ne présentant pas de comorbidité et de 3,8 % pour l’ensemble des décès liés au COVID-19 ».[20]
Ces chiffres de mortalité globale du Covid19 sont très surestimés puisqu’aujourd’hui estimée à 0,1 % des contaminés. Néanmoins, on peut présumer que le rapport entre population normale et cancéreuse reste vrai. Et l’abandon de soins, dans la vraie vie, parait d’autant plus grave.
L’institut de cancer a communiqué.
« COVID-19 et patients atteints de cancer : pendant l’épidémie, l’Institut national du cancer rappelle aux patients que le lien avec les médecins ne doit pas être interrompu »17/04/2020.
Si on maintient « le lien », c’est mieux que rien, mais quid du traitement. On découvre que des cures de chimiothérapie ont pu être espacées ou modifiées (par la bouche au lieu d’intraveineuse). Pire encore des opérations urgentes ont été annulées, remises à période ultérieure sans précision, comme si le cancer prenait des vacances pendant le confinement.
Certains ont osé demander aux patients de remplacer la chirurgie prévue d’un cancer du côlon par radiothérapie avec chimiothérapie, car les blocs opératoires privés et publics ont été interdits de travailler -hors urgence-pour soi-disant conserver une réserve de lits. Lits vides inoccupés depuis deux mois sous ordre des toutes puissantes agences régionales de santé, petites dictatures locales qui n’obéissent à personne, même pas au Président de la République[21]. Et votre cancer du colon n’est évidemment pas classé comme urgence autorisée dans la liste imposée aux cliniques par les fameuses ARS.
Le traitement du cancer n’est pas une loterie dans laquelle on tire le billet chirurgie, une autre fois chimiothérapie et la suivante radiothérapie. Quel peut être le vécu du patient en attente de l’extirpation de son ennemi intérieur, la tumeur pulmonaire et auquel on téléphone, opération annulée. Voyez avec votre médecin pour recevoir une chimio, une radiothérapie ou attendre…
Au-delà des pertes objectives de chances de survie, l’état psychologique du patient laisse craindre des abandons de traitement, des suicides ou intention dont certains ont évoqué la possibilité de façon itérative sur les réseaux sociaux. Ils iront grandir le lot des personnes fortement impactées sur le plan psychologique par l’enfermement policier.
La crise du Covid19, qui rappelons -le, ne semble pas devoir tuer dans le monde plus de personnes que la grippe saisonnière habituelle met en danger de nombreux patients chroniques, dont les cancéreux au premier plan.
Et même les conditions d’hospitalisation sont perturbées. Avec le #COVID19, plusieurs maisons de parents accueillant les familles d’enfants atteints de cancers ou maladie grave sont fermées. On ne comprend pas bien la logique.
Les malades du cancer connus, mais aussi ceux qui ne connaissent pas leur maladie
Il est curieux de remarquer que les dépistages tellement conseillés à grand renfort de messages postaux et télévisés ont brutalement disparu des radars. A notre avis, cela évitera nombre de surdiagnostics et traitements inutiles. Enfin un effet positif du confinement. Mais comment justifier ensuite à nouveau le matraquage en faveur de cette surmédicalisation moderne. Y renoncera-t-on ?
Sans oublier les retards au diagnostic de nombreux citoyens confinés dont les troubles divers et variés passent souvent pour de la dépression, des douleurs abdominales ou gastriques pour de l’angoisse. Quant aux colères, céphalées tenaces, qui pensera aux signes prémonitoires d’une tumeur cérébrale. La banale fièvre d’un enfant sera cataloguée Covid19, même si les formes symptomatiques sont exceptionnelles. Qui osera devant cette fièvre qui dure évoquer un cancer des surrénales appelé neuroblastome, ou une tumeur osseuse de type Ewing qui ont la particularité de se révéler parfois par une fièvre au long cours. On attendra sous doliprane que le supposé Covid19 passe et les métastases pourront proliférer sans encombre. Pas de diagnostic et si l’enfant meurt, ce sera bien la preuve que le Covid est dangereux au journal de 20 H.
Perte de bon sens et disparition apparente de toutes les pathologies habituelles
Ce coronavirus mis en exergue pour des raisons de gros sous, vente prévue de 7 milliards de vaccins, et de mise sous tutelle de la population, a comme signe clinique majeur la perte de tout bon sens et la mise au placard du serment d’Hippocrate.
Surtout ne pas nuire.
Mais toute la profession dans sa soumission aveugle nuit aux patients qu’elle chérit d’habitude. Sidération des peuples, sidération des médecins, il faut en sortir et vite. Chaque journée d’obéissance à ce confinement délétère pour tous est responsable de nouveaux drames et de nombreux décès. Mr Pascal Praud chaque soir, sur CNews justifie ce cirque par le célèbre « sauvez des vies », mais le compteur n’est pas au point. Les hôpitaux de Paris c’est 74% d’appendicites en moins sur la période donc ça veut dire concrètement c’est qu’on va avoir des complications de types péritonites à la pelle » [22]
Problèmes médicaux mais aussi de survie au quotidien
De la maman hospitalisée qui n’a plus droit aux visites de ses enfants. Les reverrai-je avant de mourir, à celle plus pragmatique qui attend un courrier recommandé qui ne peut plus lui être délivré distance de sécurité -délire oblige.
« Maintenant comme en temps normal : on n’a plus d’interlocuteurs de proximité. La cancéreuse, c’est comme la mamie de 85 balais qui ne peut plus conduire : elles se démerdent. »[23]
Les complications gynécologiques
Existent aussi tant l’enfermement est connu pour perturber les cycles des femmes, trouble bien décrit dans les prisons de femmes. Le confinement est un emprisonnement avec ses conséquences classiques [24] retard ou absence de règles, syndrome prémenstruel plus fort qu’à l’habitude et troubles anxieux, agressifs qui peuvent accompagner ces perturbations particulièrement difficiles à vivre dans un espace clos…
Confinement : les effets sur les enfants
Les pédiatres alertent sur la baisse notable et dangereuse de consultations durant la pandémie de coronavirus. À Gradignan, Catherine Salinier signale que, les urgences pédiatriques se multiplient avec des enfants présentant des pathologies avancées. [25] Paradoxalement, c’est peut-être le moment où parents et enfants auraient eu le plus besoin de consultation pour dédiaboliser cette pandémie, tranquilliser enfants et familles que les échanges se sont raréfiés.
Les familles, comme les enfants, ne sont pas tous égaux en cas de confinement ! Jardin ou pas, appartement avec ou sans balcon, petite ou grand : mais même dans les conditions apparemment « idéales » l’angoisse de la pandémie écoutée plusieurs fois par jour à la télévision trop souvent allumée va peser sur tous et particulièrement les petits.
Si les nourrissons sont les moins affectés par la situation, les tout-petits et les plus grands vont souffrir de cet horizon brusquement fermé, aux amis, aux grands-parents, aux instituteurs et au grand air des parcs ou forêts.
« De plus, le temps, pour les enfants, ne passe pas de la même façon. Une période de 4 semaines peut leur sembler une éternité », rappelle la psychologue-clinicienne Cécile Rubenthaler.
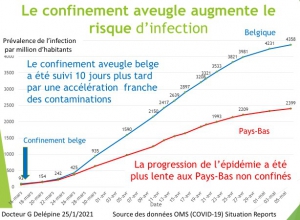
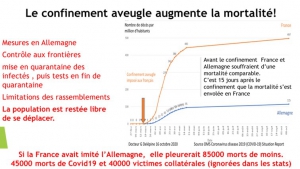
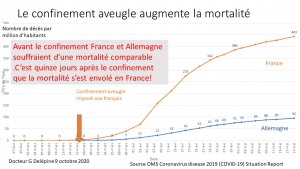
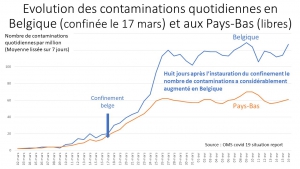
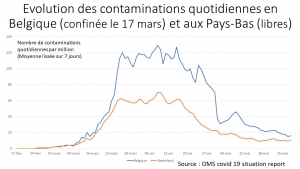
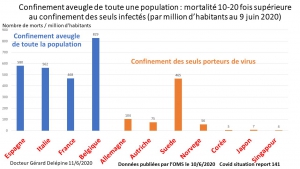
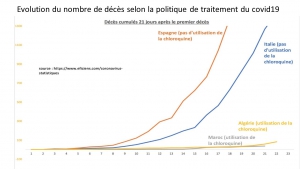
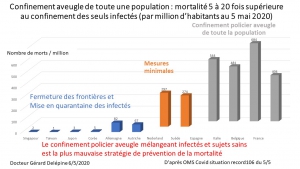
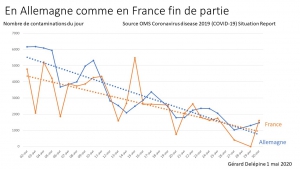
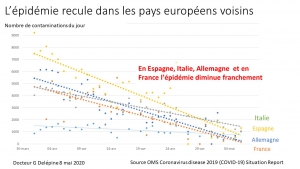
Déjà 2 mois et certains parents voudraient poursuivre cette prison terrible pour leurs petits, manipulés par la propagande honteuse, répétitive des messages télévisés. Non, ce confinement n’a pas été nécessaire, il n’a pas sauvé de vies, bien au contraire comme le démontrent les mortalités comparées des pays ayant confiné à la française (Italie, Espagne, Belgique), et de ceux ayant, comme toujours dans l’Histoire, isolé et traité les malades (Allemagne, Pays-Bas, Corée du Sud etc.).
L’angoisse qui monte à l’idée d’ouvrir les écoles est liée à l’émotion entretenue quotidiennement sur le comptage des décès (tous mélangés de fait, tous notés covid19, la grippe a disparu !) La panique entretenue par les médias et big pharma et affidés dont certains au gouvernement ont induit les parents en erreur. Les enfants ne sont pas le vecteur de la grippe, contrairement aux annonces en fanfare du conseil scientifique en mars, l’analogie ayant été faite avec la grippe saisonnière. Les enfants contaminés (rares) l’ont toujours été par un adulte et ils ne transmettent pas eux-mêmes le virus ni aux autres enfants, ni aux adultes. Les mises en scène théâtrale imposées pour la réouverture des écoles qui la rendent de fait impossible, sont iniques car complètement inutiles[26]. L’association de pédiatres[27] a clairement expliqué qu’aucun geste barrière n’était nécessaire au moins jusqu’à la phase du lycée. Les enfants doivent rejouer ensemble, se toucher, s’embrasser. Seuls les adultes doivent porter un masque, pour éviter les contaminations inter-adultes. Les circulaires sur ces mesures inapplicables viennent bloquer la décision présidentielle d’ouverture des écoles et témoignent d’une guerre au plus haut niveau dont les enfants servent de punching-ball. Un désastre.
« Très tôt, les enfants prennent conscience des changements qui s’opèrent dans leur quotidien. Le confinement peut provoquer chez eux de l’angoisse, de la colère voire des phobies ou des traumatismes s’il n’est pas bien géré par les parents », explique E. Spertino, thérapeute et professeure des écoles.[28] « Premières conséquences du confinement : l’absence de socialisation avec les autres enfants. Ce qui, s’ils fréquentent une crèche ou l’école maternelle, est un changement de vie énorme. Ne plus aller en classe, ne plus jouer dans la cour, ne plus retrouver les copains… tous les aspects de la socialisation du jeune enfant disparaissent du jour au lendemain. Si cela est possible, proposez à votre enfant de retrouver ses meilleurs amis via Face Time, par exemple, pour garder un minimum de contact. »
La crise de nerfs Kawasaki
La récente crise d’angoisse entrainée par la médiatisation large de l’alerte sur le Kawasaki témoigne aussi d’une volonté d’entretenir la panique qui nous maintient enfermés et soumis aux privations de liberté imposés par les nouvelles lois votées dans le silence.
A ce jour, 1er mai, il n’y a absolument aucune certitude d’un lien quelconque entre le Covid19 et ces enfants atteints de cette maladie bénigne quasiment toujours décrite en 1967 que tous les pédiatres ont vu de multiples cas, par petites épidémies printanières. Le CHU de Montpellier proteste ce jour d’une annonce faite par les Parisiens de cas à Montpellier ! Faux dit-il profitant pour rappeler qu’à ce jour il s’agit plutôt d’une enquête que d’une alerte. Rétropédalage qui n’enlèvera pas la peur répandue dans les familles avec plusieurs mensonges comme « maladie grave, lien avéré etc.)
Nous sommes habitués aux multiples mensonges de cette crise, mais quand il s’agit d’enfants les français avalent tout.
Voici donc les dernières nouvelles du jour par le chef de service u service de pédiatrie générale et maladies infectieuses pédiatriques au CHU, Eric Jeziorski. :[29] Quésaco Kawasaki ? FBH : Que doivent en penser les parents de jeunes enfants ?
« Je vais les rassurer parce que le Kawasaki existe déjà. C’est ce qu’on appelle une maladie post-infectieuse parce qu’elle est déclenchée par une stimulation infectieuse quelques jours avant. Que des Kawasaki surviennent après une infection au coronavirus, ça n’a rien d’inquiétant.
« C’est un phénomène rare, autour de 10 pour 100.000 habitants, environ un par mois au CHU de Montpellier. Ce sont des pathologies qu’on sait très bien traiter. Et même s’ils étaient liés au coronavirus, la prise en charge ne serait probablement pas différente. On est plus dans un élément de découverte : après une épidémie, observer les épisodes post-infectieux pour savoir s’il y en a plus ou s’il y en a moins.
« Même les chiffres parisiens ne sont pas inquiétants. On parle d’une vingtaine de cas pour toute la région parisienne. Eu égard aux chiffres de la population et au fait que ces 20 cas regroupent plusieurs pathologies différentes, je ne pense que ce serait une alerte majeure. »
Mais, habilement cette « alerte » connue depuis 3 semaines arrive au meilleur moment pour relancer la panique sur l’ouverture des écoles via les médias aux ordres. Admettons même, ce qui n’est pas le cas, que ces cas d’infection virale bien connue d’évolution toujours favorable soient en rapport avec ce fameux virus. Ce serait une preuve de plus que ce confinement aveugle ne sert à rien et qu’il est urgent de sortir les enfants de cet enfermement tassé pour certains entre adultes seuls à même de les contaminer et de les laisser retourner jouer à l’air dans la cour avec leurs camarades retrouvés.
Cette campagne contre la rentrée scolaire induite par les politiques en opposition au chef de l’état, et renchérie par les opposants de trop de partis, trop heureux de marquer des points politiques, est honteuse. Elle met en péril l’état psychologique, psychique, social et même scolaire des enfants et adolescents -ce que ne défendent pas les professeurs ayant intériorisé avec les parents la panique instillée de main de maitre par big pharma et ses serviteurs.
Espérons que la fin prévisible de l’épidémie et l’expérience de l’étranger ramènent nos dirigeants à la raison avant le 11 mai. Le ridicule ne tue pas, mais cela dépend à quelle dose.
Les personnes handicapées
Leur sort terrible dans cette pandémie mériterait à lui seul un article. [30] Le chroniqueur de France Inter nous alerte sur la situation des personnes handicapées mentales qui vivent le confinement dans un foyer spécialisé ou en famille. « Ces personnes en situation de handicap qui vivent souvent dans des établissements d’accueil, connaissent une situation extrêmement difficile : Le confinement bouleverse leur compréhension du temps qui est habituellement toujours bien établi et structuré « Il faudrait qu’il y ait une continuité des soins éducatifs, santé, des possibilités d’échanges avec les familles à distance ; dans les moyens de rassurer les assistants. Le droit des personnes en situation de handicap doit être préservé, notamment dans le soutien des structures d’accueil[31] ».
Non seulement ces droits n’ont pas été respectés, mais des nouvelles terribles ont circulé, comme des malades chroniques assistés de bouteilles d’oxygène qui leur ont été retirées pour les porter en service Covid19. La privation de leurs soins réguliers de kinésithérapie, psychomotricité, orthophonie selon leurs besoins a été brutale et très douloureuse. Un développement sera nécessaire.
En conclusion
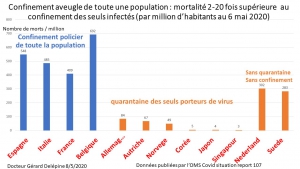
Ce confinement aveugle, décidé à la va-vite sans préparation, a entrainé bien des drames et des morts. Était-ce bien nécessaire ? Rappelons que la grippe saisonnière est responsable de 290 000 à 650 000 décès tous les ans dans le monde, le tabac environ 7millions/an, les cancers, 9millions/an.
[1] https://www.jim.fr/medecin/jimplus/tribune/e-docs/psychisme_et_covid_l_effet_domino_182719/document_edito.phtml
[2] Travail coordonné par Pr Morel (président conseil scientifique SFAP), Pr Guirimand, Dr Michenot, Dr Sahut-d’Izarn Fiche_conseil_Prise_en_charge_palliative_dyspnee_COVID.PDF
https://www.agoravox.fr/tribune-libre/article/decret-rivotril-compassion-223015
[3] https://www.lemonde.fr/societe/article/2020/04/23/ehpad-les-morts-les-familles-et-le-mur-du-silence_
[4] https://ici.radio-canada.ca/nouvelle/1692321/coronavirus-aines-residences-privees-isolement
[5] Ibid. 4
[6] Voir aussi https://ici.radio-canada.ca/nouvelle/1691048/personnes-agees-coronavirus-confinement-residence
[7] « L’atomisation sociale par un individualisme extrême a précédé les mouvements de masse. Ces derniers ont attiré des individus radicalement inorganisés (déstructurés) et révoltés contre les attaches et les obligations sociales[H. Arendt, op. Cit., p. 55. « La principale caractéristique de….
Les masses surprirent donc par leur nature, leurs caractéristiques et leurs origines. Le nationalisme tribal et le nihilisme révolté qui caractérisait idéologiquement la « populace » ne s’y sont pas retrouvés, mais ont été l’effet de ce qu’Hannah Arendt nomme l’attitude de « non-pensée », ou l’habitude de ne « jamais se décider », laquelle pousse à accepter n’importe quelle directive et menace le rapport à soi-même. https://www.cairn.info/revue-libres-cahiers-pour-la-psychanalyse-2011-2-page
-91. htmhttps://www.cairn.info/revue-libres-cahiers-pour-la-psychanalyse-2011-2-page-91.htm
[8] Tant elles sont nombreuses et variées
[9] https://www.letelegramme.fr/finistere/quimper/nous-les-dentistes-sommes-les-grands-oublies-24-04-2020-12543311.php?utm_source=newsletter&utm_medium=e-mail&utm_campaign=newsletter-coronavirus-20200424
[10] https://www.jim.fr/medecin/jimplus/tribune/e-docs/psychisme_et_covid_l_effet_domino_182719/document_edito.phtml
[11] Santé publique France dans son point épidémiologique hebdomadaire du 7 avril dernier.
[12] https://www.ccdh.fr/Les-consequences-psychologiques-du-confinement_a525.html les conséquences psychiatriques nombreuses et inattendues
[13] https://www.boursorama.com/actualite-economique/actualites/je-suis-le-covid-des-psychiatres-face-aux-pathologies-du-confinement-e644c29e836096ffe0f2eb99d84440c6
[14] Libé Eric Favreau 4 avril 202O
[15] https://www.egora.fr/actus-pro/conditions-d-exercice/58975-attention-a-la-bombe-a-retardement-post-epidemie-les-medecins
[16] Président de la Société française de cardiologie et collègue de Francis Berenbaum à l’hôpital Saint-Antoine (AP-HP) où il dirige le service de cardiologie, est encore plus alarmiste.
[17] Sauf dans certaines régions où des accords ont tout de même eu lieu comme en Ile de France
[18] https://www.liberation.fr/france/2020/04/05/deux-fois-moins-d-infarctus-ce-n-est-pas-normal_1784267?utm_medium=Social&utm_source=Twitter#Echobox=1586112019
[19] Sophie Crozier responsable de l’unité de prise en charge des AVC à l’hôpital de la Pitié-Salpêtrière à Paris
[20] Selon site de l’INCa
[21] Celui -là a autorisé la visite des ainés en EHPAD lors de son discours devant 36 millions de téléspectateurs. Les résidents emprisonnés sans visite depuis deux mois n’ont pas encore eu tous ce bonheur. Les directeurs attendent l’autorisation de l’ARS. On croit rêver.
[22] Frank Prouhet, tweet 26 avril 2020 (Lanticapitalist 1).
[23]Dr Xanax La Guerrière Trompe-la-mort @kinkybambou
[24] https://www.lamaisondesmaternelles.fr/article/comment-le-confinement-impacte-le-cycle-menstruel
[25] https://www.sudouest.fr/2020/04/07/bebes-au-coeur-de-la-pandemie-de-coronavirus-il-faut-continuer-de-consulter-lancent-les-pediatres-7393989-2780.php
[26] http://www.economiematin.fr/news-ouverture-ecole-covid-19-danger-france-delepine
[27] https://www.sudouest.fr/2020/04/27/coronavirus-les-pediatres-favorables-au-retour-des-enfants-a-l-ecole-le-11-mai-7442804-10861.amp.html
[28] https://www.parents.fr/etre-parent/famille/psycho-famille/confinement-coronavirus-quels-effets-sur-les-enfants-432788
[29] https://www.francebleu.fr/infos/sante-sciences/coronavirus-contrairement-aux-annonces-faites-a-paris-pas-de-cas-de-kawasaki-au-chu-de-montpellier-1588336676
[30] L’appel d’Albert Algoud sur la situation des personnes handicapées
[31] https://www.franceinter.fr/emissions/grand-bien-vous-fasse/grand-bien-vous-fasse-01-avril-2020
voir aussi la vidéo du DR G Delépine sur le site de Jérémy Mercier sur le déconfinement et les conséquences du confinement du7 mai 2020 https://youtu.be/orjBSTWMTKE