Appel solennel de survivants de l’Holocauste à la Cour Pénale Internationale pour un arrêt de la « vaccination » anticovid
Des survivants de l’Holocauste se joignent aux avocats, au Dr Fleming et au professeur Luc Montagnier pour exiger que la Cour pénale internationale inculpe les gouvernements du monde de crimes contre l’humanité, de génocide et de violations du Code de Nuremberg.
le 26 septembre 2021
Les survivants des camps de concentration nazis ont envoyé une lettre à la Cour pénale internationale pour une « demande d’enquête » conjointe à celle d’avocats qui ont soumis des preuves, ainsi que les déclarations sous serment du professeur Luc Montagnier et du Dr Richard Fleming, alléguant que les gouvernements du monde entier et leurs conseillers sont complices de génocide, de crimes contre l’humanité et d’infractions au Code de Nuremberg.
L’avocate Melinda C. Mayne et Kaira S. McCallum ont soumis une « demande d’enquête » de 27 pages à la Cour pénale internationale (CPI) à La Haye en avril 2021, alléguant que le gouvernement britannique et ses conseillers étaient complices de crimes contre l’humanité en le nom de Covid-19.
Le CSAPE en France a porté plainte à la CPI.[1] [2] [3] [4]

Une nouvelle demande depuis l’été soumise à la CPI en raison de la grande quantité de nouvelles preuves et d’informations révélées au cours des derniers mois. Les avocats disposent désormais de preuves convaincantes que « le virus SRAS -CoV-2 et les « vaccins » Covid-19 sont des armes biologiques délibérément envisagées lancées en deux phases sur des peuples du monde sans méfiance ».
L’avocate Melinda C. Mayne et Kaira S. McCallum ont confirmé qu’elles étaient désormais jointes par des avocats qui ont déposé des demandes d’enquêtes similaires auprès de la Cour pénale internationale, en France, en République tchèque et en Slovaquie.
L’équipe d’avocats et d’experts a reçu le soutien des survivants de l’holocauste,
Ceux-ci ont adressé une lettre à la CPI décrivant leurs graves préoccupations concernant la réponse mondiale à Covid-19 et les dangers des injections expérimentales de Covid-19 utilisées pour prétendument combattre le virus.
La lettre envoyée est signée par trois des très rares survivants des camps de concentration nazis, qui ont vécu de première main les horreurs de l’Holocauste, choqués et consternés par le mal qu’ils voient se dérouler une fois de plus, cette fois dans le monde entier – et en particulier, le mépris total apparent pour le Code de Nuremberg.
Ces mêmes survivants ont déjà remis une lettre à l’Agence européenne des médicaments (EMA) et au régulateur britannique des médicaments (MHRA) exigeant l’arrêt du déploiement du vaccin Covid-19 par suite de la décision de la FDA d’accorder l’approbation complète des nouveaux lots de vaccins Pfizer Covid. -19
Les survivants ont accusé les autorités de ne pas avoir correctement informé les populations des risques liés aux vaccins et d’avoir violé le droit au consentement libre et éclairé en vertu du Code de Nuremberg.
Dans leur lettre à la CPI, les survivants de l’Holocauste, Vera Sharov,[5] [6]Moshe Brown et Hillel Handler ont réitéré les appels lancés par l’avocate Melinda C. Mayne et Kaira S. McCallum pour que le programme de « vaccins » COVID- 19 soit arrêté avec effet immédiat, afin de mettre fin au très grand nombre d’événements indésirables souvent graves qui apparaissent.
Les survivants de l’Holocauste ont ainsi conclu leur lettre :
« Nous, en tant que survivants des camps de concentration, avons été témoins de nombreuses atrocités commises pendant la Seconde Guerre mondiale et on nous a dit que cela ne se reproduirait plus jamais, mais pourtant cela se reproduit. Quelle prise de conscience accablante : combien de personnes âgées ont été contraintes par la peur de prendre le « vaccin » ?
Combien ont survécu à l’Holocauste mais n’ont pas survécu à l’injection de COVID-19 ? Combien ont-elles survécu aux expériences médicales d’Auschwitz et de Birkenau mais n’ont-elles pas survécu à cette expérience médicale contemporaine ?
Nous vous implorons donc d’accepter la « demande d’enquête » conjointe du Royaume-Uni, de la Slovaquie, de la France et de la République tchèque et d’ouvrir immédiatement et sans plus tarder une enquête urgente sur les crimes contre l’humanité, le génocide et les violations du Code par de nombreux responsables, qui ont déclenché tant de morts inutiles et d’accidents graves et continuent de le faire quotidiennement.
La Cour pénale internationale, en tant que tribunal de dernier recours, a le devoir d’enquêter sur ces crimes les plus odieux et de traduire les auteurs en justice.
Il est en votre pouvoir de sauver des vies.
Nous savons que plusieurs accusations criminelles ont été rejetées par vous pour des motifs formels. Indépendamment des détails techniques, vous les avez lus.
Nous savons que vous êtes conscients, à cause de ces affirmations, que des millions de personnes sont accidentés et handicapés et meurent à cause de la soi-disant vaccination.
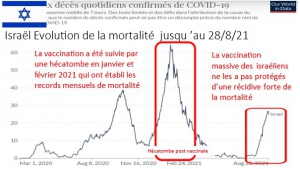
Par exemple, les avocats irlandais ont fourni les chiffres des victimes en Israël et l’accès à la base de données de l’EMA sur les effets secondaires. C’était il y a plus de trois mois. Depuis lors, davantage de personnes sont décédées, sont tombées malades en phase terminale ou ont été blessées (voir ci-dessus).
Et vous n’êtes pas intervenus. Vous êtes averti en outre du fait que les enfants sont désormais de plus en plus parmi les victimes de la « vaccination ».
C’est à vous de punir les actes délibérés contre la vie et l’intégrité physique,
Chaque jour que vous gaspillez sans rien faire, des vies humaines sont détruites, des vies d’enfants.
Nous exigeons la fin immédiate de la campagne de vaccination et une enquête immédiate sur les preuves que vous ne pouvez pas ignorer.
Les gens pardonneront une erreur. Un meurtre délibéré de leurs enfants – non.
Faire le bon choix.
L’histoire ne vous regarde pas d’un bon œil si vous manquez à votre devoir de le faire. Sachez que nos yeux et ceux des peuples du monde sont braqués sur vous – la responsabilité vous appartient. Vous savez ce qui se passe, vous avez les preuves et maintenant vous devez agir. »
VERSION INTEGRALE DE LA LETTRE DES SURVIVANTS
« A Monsieur le Procureur de la Cour pénale internationale, M. Karim Khan
Nous soussignés, en tant que survivants des camps de concentration nazis ayant subi des atrocités commises contre l’humanité pendant la Seconde Guerre mondiale, nous nous sentons obligés de suivre notre conscience et d’écrire cette lettre pour soutenir la « demande d’enquête » conjointe soumise à la Cour pénale internationale au nom du Royaume-Uni (143.21), de la Slovaquie (133.21), de la France (271/21) et de la République tchèque (326/21) le 12 août 2021.
Le contenu de la « demande » comprend des déclarations sous serment de témoins experts, le Dr Richard Fleming, le professeur Luc Montagnier et le Dr Kevin McCairn. Il est évident pour nous qu’une autre série d’événements horribles, touchant cette fois tous les peuples du monde, se déroule sous nos yeux.
Cependant, la majorité de la population mondiale ne se rend pas encore compte de ce qui se passe, car l’ampleur d’un crime organisé tel que celui-ci dépasse leur champ d’expérience.
Nous, cependant, nous savons.
Nous nous souvenons du nom de Josef Mengele. Certains d’entre nous ont des souvenirs personnels. Nous avons une impression de déjà-vu qui est si horrible que nous nous levons pour protéger nos pauvres semblables. Les innocents menacés comprennent maintenant des enfants, et même des nourrissons.
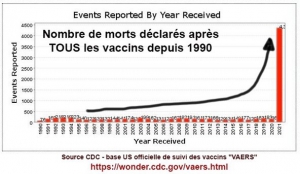
En quatre mois seulement, les « vaccins » COVID-19 ont tué plus de personnes que tous les vaccins disponibles réunis entre la mi- 1997 et la fin 2013, soit une période de 15,5 ans.
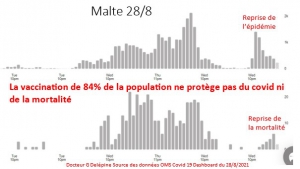
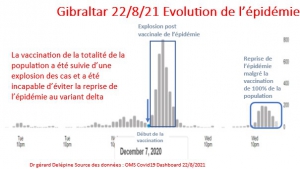
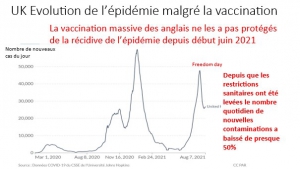
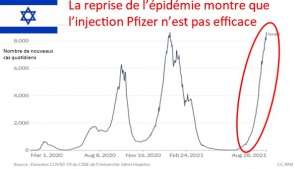
Et les personnes âgées de 18 à 64 ans qui étaient à peine menacées par le COVID-19 et qui, par conséquent, n’apparaissaient pas dans les statistiques de mortalité sur ou avec le COVID-19, représentent jusqu’à 80 % des enregistrements en tant que victimes de la » vaccination « .
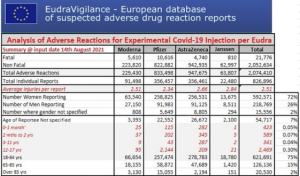
La base de données EudraVigilance rapporte que jusqu’au 18 septembre 2021, 24 863 décès et 3 691 366 blessures ont été signalés à la suite d’injections de quatre prétendus vaccins expérimentaux COVID-19.
En ce qui concerne les chiffres réels, le célèbre rapport Lazarus de Harvard Pilgrim Health Care Inc., publié en 2009, a révélé qu’en général, seul 1 % des effets indésirables des vaccins est signalé : « Les effets indésirables des médicaments et des vaccins sont fréquents, mais peu signalés. Bien que 25 % des patients ambulatoires subissent un événement indésirable lié à un médicament, moins de 0,3 % de tous les événements indésirables liés aux médicaments et 1 à 13 % des événements graves sont signalés à la Food and Drug Administration (FDA). De même, moins de 1 % des effets indésirables des vaccins sont signalés. »
Nous vous demandons d’aider à arrêter immédiatement cette expérience médicale impie et criminelle sur l’humanité.
Ce que l’on appelle « vaccination » contre le virus Sras-CoV-2 est en réalité un empiètement blasphématoire sur la nature. Jamais auparavant l’immunisation de la planète entière n’a été accomplie en délivrant un ARNm synthétique dans le corps humain.
Il s’agit d’une expérience médicale à laquelle le code de Nuremberg doit être appliqué.
Les 10 principes éthiques contenus dans ce document représentent un code fondamental d’éthique médicale qui a été formulé lors du procès des médecins de Nuremberg afin de garantir que les êtres humains ne seraient plus jamais soumis à des expériences et procédures médicales involontaires, mais c’est pourtant exactement ce qui se passe actuellement dans le monde.
Nous vous rappelons ce qui suit.
Principe 1 du Codex de Nuremberg :
(a) « Le consentement volontaire du sujet humain est absolument essentiel. Cela signifie que la personne concernée doit avoir la capacité juridique de donner son consentement ; qu’elle doit être dans une situation telle qu’elle puisse exercer le libre pouvoir de choix, sans l’intervention d’aucun élément de force, de fraude, de tromperie, de contrainte, de surenchère ou de toute autre forme de contrainte ou de coercition ; et qu’elle doit avoir une connaissance et une compréhension suffisantes des éléments du sujet concerné pour lui permettre de prendre une décision compréhensible et éclairée.
(b) Ce dernier élément exige qu’avant l’acceptation d’une décision affirmative par le sujet expérimental, celui-ci soit informé de la nature, de la durée et du but de l’expérience, de la méthode et des moyens par lesquels elle sera menée, de tous les inconvénients et dangers auxquels on peut raisonnablement s’attendre, et des effets sur sa santé ou sa personne qui pourraient résulter de sa participation à l’expérience.
(c) Le devoir et la responsabilité de s’assurer de la qualité du consentement incombent à chaque individu qui initie, dirige ou s’engage dans l’expérience. Il s’agit d’un devoir et d’une responsabilité personnels qui ne peuvent pas être délégués à une autre personne en toute impunité.
Re. (a) : Il n’est pas question d’une décision libre. Les gouvernements et les médias répandent la peur et la panique et utilisent la règle de la propagande de Goebbels en répétant des contre-vérités jusqu’à ce qu’elles soient crues.
Depuis des semaines, ils appellent à l’ostracisme des personnes non vaccinées. S’il y a 80 ans, les Juifs étaient diabolisés en tant que propagateurs de maladies infectieuses, aujourd’hui, ce sont les non-vaccinés qui sont accusés de propager le virus.
L’intégrité physique, la liberté de voyager, la liberté de travailler, toute coexistence ont été retirées aux gens afin de leur imposer la vaccination
. On incite les enfants à se faire vacciner contre l’avis de leurs parents.
Re (b) : Les 22 terribles effets secondaires déjà énumérés dans l’autorisation d’utilisation d’urgence de la FDA n’ont pas été divulgués aux sujets de l’essai expérimental.
Ils sont les suivants :
Syndrome de Guillain-Barré
Encéphalomyélite aiguë disséminée
Myélite transverse Encéphalite/encéphalomyélite/méningo encéphalite/méningite/encépholapathie
Convulsions/épilepsies
Accident vasculaire cérébral
Narcolepsie et cataplexie
Anaphylaxie
Infarctus myocardique aigu
Myocardite/péricardite
Maladie auto-immune Décès Issues de la grossesse et de l’accouchement Autres maladies démyélinisantes aiguës
Réactions allergiques non anaphylactiques
Thrombocytopénie
Coagulation intravasculaire disséminée
Thromboembolie veineuse
Arthrite et arthralgie/douleurs articulaires
Maladie de Kawasaki Syndrome inflammatoire multisystémique chez l’ENFANT
Maladie renforcée par un vaccin.
Par définition, il n’y a jamais eu de consentement éclairé.
Entre-temps, des milliers d’effets secondaires sont enregistrés dans de nombreuses bases de données.
Tandis que les soi-disant numéros de cas (positifs de covid) sont diffusés dans des intervalles de 30 minutes par tous les médias, il n’y a aucune mention des effets secondaires graves ni de la manière et du lieu où ils doivent être signalés. Pour autant que nous le sachions, même les décès et les effets indésirables enregistrés ont été supprimés à grande échelle dans certaines bases de données.
Le principe 6 du Code de Nuremberg exige :
« Le degré de risque à prendre ne doit jamais dépasser celui déterminé par l’importance humanitaire du problème à résoudre par l’expérience ».
La « vaccination » contre le COVID-19 s’est avérée plus dangereuse que la maladie COVID-19 pour environ 99% des humains.
Comme l’a démontré Johns Hopkins, dans une étude portant sur 48 000 enfants, les enfants ne courent aucun risque face au virus. Les données montrent que des enfants qui ne courent aucun risque avec le virus ont eu des crises cardiaques après avoir été vaccinés ; en attendant la mise à jour depuis août 2021, plus de 15 000 ont subi des événements indésirables – dont plus de 900 événements graves.
Au moins 16 adolescents sont morts après avoir été vaccinés aux États-Unis. Et les chiffres augmentent rapidement au moment où nous écrivons ces lignes.
Pourtant, le principe 10 du Code dit : « Au cours de l’expérience, le scientifique responsable doit être prêt à mettre fin à l’expérience à n’importe quel stade, s’il a des raisons probables de croire, dans l’exercice de la bonne foi, de la compétence supérieure et du jugement prudent qui sont exigés de lui, que la poursuite de l’expérience risque d’entraîner une blessure, une invalidité ou la mort du sujet expérimental. »
Selon les allégations, environ 52% de la population mondiale a reçu au moins une injection. La divulgation honnête du nombre réel de personnes blessées par les vaccins, de personnes en phase terminale et de personnes décédées dans le monde aurait dû être faite depuis longtemps.
Nous craignons qu’ils soient déjà des millions. En tant que survivants des camps de concentration, nous avons été témoins de nombreuses atrocités commises au cours de la Seconde Guerre mondiale et on nous a dit que cela ne se reproduirait jamais, pourtant cela se reproduit.
Quelle constatation accablante : Combien de personnes âgées ont été contraintes par la peur à prendre le « vaccin » et n’ont pas survécu ? Combien ont survécu à l’Holocauste mais n’ont pas survécu à l’injection de COVID-19 ?
Combien ont survécu aux expériences médicales d’Auschwitz et de Birkenau mais n’ont pas survécu à cette expérience médicale contemporaine ?
Nous vous implorons donc d’accepter la « demande d’enquête » conjointe du Royaume-Uni, de la Slovaquie, de la France et de la République tchèque et d’ouvrir immédiatement et sans plus tarder une enquête sur les crimes contre l’humanité, le génocide et les violations du Code de Nuremberg par de nombreux auteurs, qui ont causé tant de morts inutiles et de blessures graves et continuent de le faire quotidiennement.
La Cour pénale internationale, en tant que juridiction de dernier recours, a le devoir d’enquêter sur ces crimes, les plus odieux, et de traduire leurs auteurs en justice.
Il est en votre pouvoir de sauver des vies.
Nous savons que plusieurs accusations criminelles ont été rejetées par vous pour des raisons formelles. Indépendamment des détails techniques, vous les avez lues. Nous savons que vous êtes conscient, en raison de ces accusations, que des millions de personnes sont blessées et meurent à cause de la soi-disant vaccination.
Par exemple, les avocats israéliens ont fourni les chiffres des victimes en Israël et l’accès à la base de données de l’EMA sur les effets secondaires. C’était il y a plus de trois mois. Depuis, d’autres personnes sont mortes, sont tombées en phase terminale ou ont été blessées (voir ci-dessus). Et vous n’êtes pas intervenu. Vous cautionnez en outre le fait que les enfants font désormais de plus en plus partie des victimes de la « vaccination ».
C’est à vous de punir les actes délibérés contre la vie et l’intégrité physique, et non de vous porter volontaire en acceptant de manière approbatrice l’atteinte à la vie humaine.
Chaque jour que vous gaspillez sans rien faire, des vies humaines sont détruites, des vies d’enfants.
Nous exigeons l’arrêt immédiat de la campagne de vaccination et une enquête immédiate sur les preuves dont vous disposez. Les gens pardonneront une erreur. Un meurtre délibéré de leurs enfants – non.
Faites ce qui est juste. L’histoire ne vous verra pas d’un bon œil si vous manquez à votre devoir de le faire. Sachez que nos yeux et ceux des peuples du monde sont braqués sur vous – la responsabilité vous incombe. Vous savez ce qui se passe, vous avez les preuves et maintenant vous devez agir.
Nous vous prions d’agréer, Monsieur le Président, l’expression de nos sentiments distingués.
Signé Moshe Brown ; Hillel Handler ; Vera Sharav Survivants des camps de concentration nazi
<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<
Chers lecteurs, ne restez pas passifs après cette lecture si émouvante et douloureuse, dont on imagine l’effort des auteurs pour se replonger dans ces horreurs qu’ils espéraient ne plus voir.
Diffusez cette lettre et en même temps ces plaintes auxquelles vous pouvez vous joindre par l’intermédiaire de la CSAPE et informez vos élus, désinformés comme beaucoup de français par la propagande quotidienne. Informez !
Et écrivez aux sénateurs, qui peut-être, faute d’informations, risquent de voter une obligation vaccinale pour tous les Français.
[1] Collectif des Syndicats et Associations Professionnels Européens
Secrétaire général Tel : 33 (0)6 12 55 63 20 – Directeur juridique Tel : 33 (0)6 79 61 44 22
Nous contacter : csape.sg@hotmail.com – site : www.csape.international
[2] Compte rendu sur la plainte à la CPI pour génocide et crimes contre l’humanité à partir d’armes biologiques concernant SARS-CoV-2 et le vaccin covid19 – Nouveau Monde (nouveau-monde.ca) aout 21
[3] Covid : plainte déposée contre la France devant la Cour pénale internationale pour crime contre l’humanité – Nouveau Monde (nouveau-monde.ca) 2 juillet 21
[4] Covid : plainte déposée contre la France devant la Cour pénale internationale pour crime contre l’humanité – Nouveau Monde (nouveau-monde.ca)
[5][5] Voir aussi Israeli Holocaust Survivor Vera Sharav and Dr Reiner Fuellmich on ‘Global Genocide’ – Bible Science Forum
[6] Israeli holocaust survivor Vera Sharav (public advocate for human rights and the founder and president of the Alliance for Human Research Protection (AHRP)).