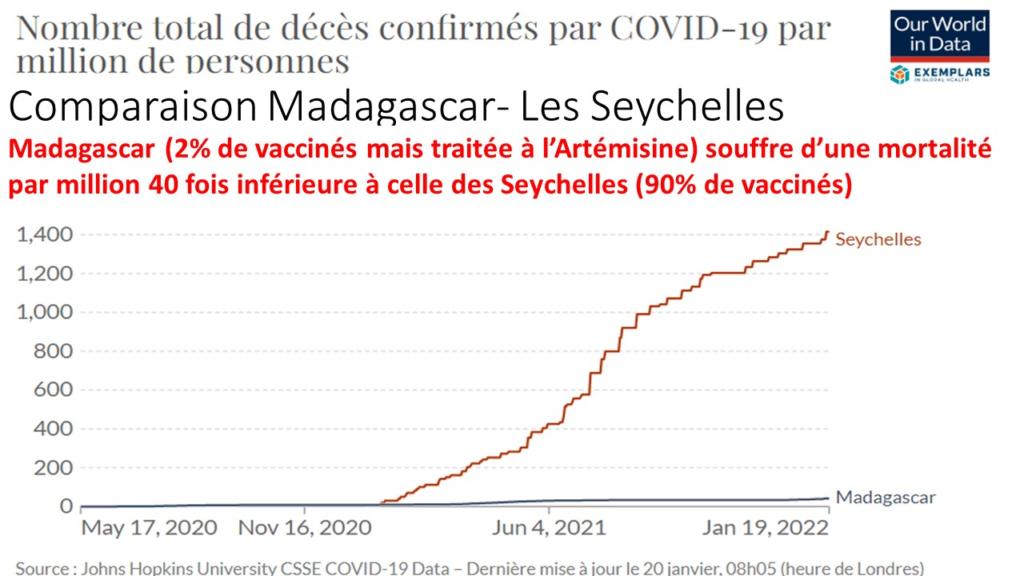
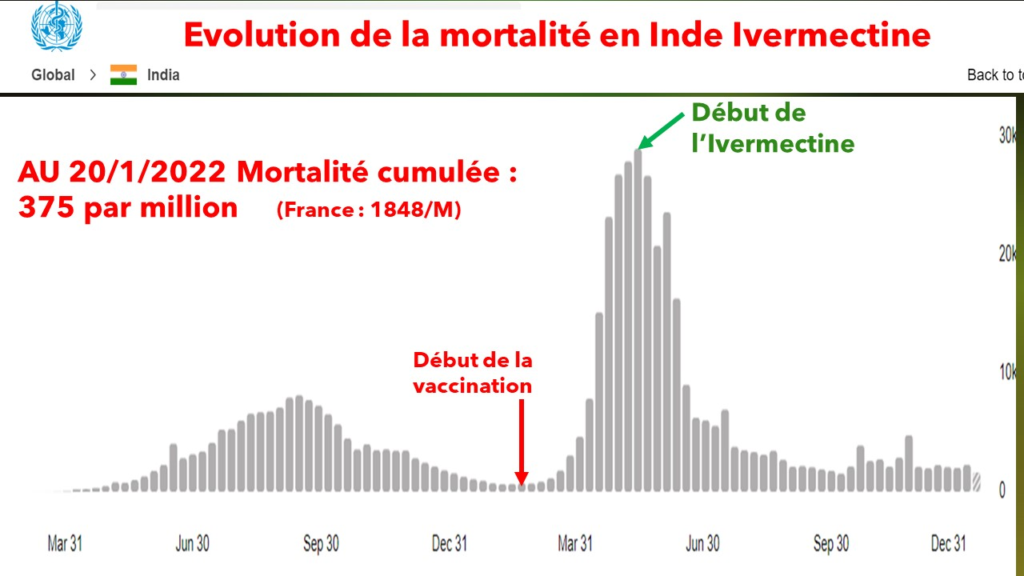
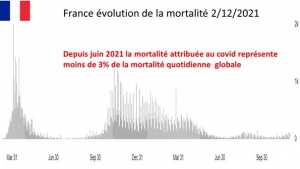
Il est urgent de protéger les petits de cette infâme piqure – Nouveau Monde (nouveau-monde.ca)
Propos recueillis par Pierre Cassen pour RL
C’est avec grand plaisir que nous accueillons ce jour Nicole Delépine qui, avec son mari Gérard, depuis le début de cette crise, fait profiter nos lecteurs, sur la crise sanitaire, d’une vision rationnelle et plutôt rassurante, aux antipodes du discours angoissant véhiculé par le pouvoir et, hélas, nombre de confrères de Nicole et Gérard.
Nicole nous présente le nouveau livre qu’elle vient de publier…
Toutes les mesures coercitives n’ont fait qu’aggraver la situation des enfants
RL : Vous publiez ce jour votre dernier livre, intitulé « Les enfants sacrifiés du covid », et vous sous-titrez « Isolement, masques et vaccins ». Considérez-vous que la France a vraiment plus mal traité ses enfants que les autres pays européens, ou dans le monde ?
Nicole Delépine : Il est évident que la France a considérablement plus maltraité ses enfants que certains pays européens comme la Suède ou la Biélorussie qui n’ont jamais fermé leurs écoles, ni imposé des masques, ni tests aux enfants. Ni inventé des pass limitant la pratique des sports, ni restreint l’accès aux lieux de culture et de spectacle, etc…
Et ces pays ont pourtant un bilan Covid moins mauvais que le nôtre. Comme quoi il apparait que ce que nous évoquions dès les premiers mois du coronacircus, toutes les mesures coercitives n’ont fait qu’aggraver la situation des enfants et adolescents dont ils paient un lourd tribu.
Les 11 vaccins imposés aux enfants en 2017 furent une répétition générale
R L: Dès l’arrivée de Macron au pouvoir, Agnès Buzyn, ministre de la Santé, a fait passer les vaccinations obligatoires de trois vaccins (diphtérie, tétanos, poliomyélite) à onze (rougeole, oreillons, rubéole, hépatite B…). Des spécialistes ont estimé qu’on mettait en danger les enfants. Pourtant, apparemment, cette vaccination accrue n’a pas créé de problèmes nouveaux, quatre ans après. Pensez-vous que ces nouvelles dispositions étaient légitimes ?
Nicole Delépine : Effectivement les onze vaccins imposés aux nouveau-nés qui posent un problème majeur pour la santé des enfants ont été acceptés dans l’indifférence de trop de Français, comme à un autre bout de la vie l’abandon des vieux dans les EHPAD et leur euthanasie forcée dès mars 2020.
Dire qu’il n’y a pas de conséquences est bien sûr impossible tant il faudrait évaluer l’impact de ces charges d’aluminium entre autres imposées aux bébés très supérieures à ce que nous avons reçu dans toute notre vie de boomer. La fragilité des enfants très vaccinés aux infections, allergies etc., relève aussi de l’analyse nécessaire qu’ont déjà abordé d’autres auteurs.
Quant aux jeunes parents, ils continuent à vivre dans la terreur de ces injections multiples dont Mme Buzyn avait promis le caractère temporaire d’autant que les organisations consultées avaient voté en défaveur de ce projet. Certains retardent leur projet d’enfant en raison de ces contraintes absurdes et dangereuses destinées à satisfaire Big pharma et l’UE.
En fait, 2017 fut une répétition pour tester la tolérance des citoyens à accepter n’importe quel ukase sans aucune justification médicale et en urgence. Voici ce que nous écrivions en novembre 2017 évoquant le code de Nuremberg, avant ce vote cruel des vaccinations obligatoires :
« Pourtant il semble que le nœud de la question du vote parlementaire siège à ce niveau. En effet, personne n’a probablement l’intention de transformer en quelques minutes de débat, à l’Assemblée ou au Sénat, nos parlementaires en vaccinologues de haut rang. Seraient-ils capables d’assimiler en peu de temps (puisque le vote est une urgence pour le gouvernement !) l’épidémiologie, l’histoire des vaccins et de l’hygiène, et de leurs rôles respectifs ou complémentaires, l’efficacité clinique des vaccins en passe d’être imposée sur la mortalité à long terme, et pas seulement sur la montée d’anticorps chez les vaccinés , et surtout les effets secondaires attendus, sans parler des côtés économiques – que la justification de leur vote sur l’obligation ne pourrait y trouver ses racines.
Quel devrait-être en démocratie le rôle du Parlement pour la santé, si ce n’est de mettre à la disposition du citoyen les meilleures conditions de soin, sans interférer dans son libre choix de personne pensante, ni dans celui des professionnels, les médecins. Bref, je n’avais pas compris que l’assemblée se devait de réécrire les traités de médecine, et les imposer aux robots médecins et aux patients-citoyens objets ».
Et la loi fut votée très vite dans le silence assourdissant des médias et des associations, en dehors de quelques exceptions.
Nous écrivions déjà :
« Ne doit-on pas suffoquer lorsque le président du conseil de l’Ordre ou des médecins connus se permettent d’affirmer haut et fort que « la vaccination ne se discute pas » et que ceux qui oseraient élever une objection se verraient soumis aux foudres de l’ordre des médecins, vieille institution fondée sous Vichy ? »
Le professeur Holland a évoqué les droits civils liés qui élimineraient le droit au consentement éclairé de refuser les vaccinations. Elle a rappelé que « l’histoire nous a montré les résultats d’une intrusion du gouvernement dans les droits médicaux… »
Relisant cette tribune vous ne serez pas étonné de ce qui nous arriva depuis 2020, du comportement de l’ordre des médecins, foulant au pied le consentement éclairé des patients et le libre choix du médecin à donner les meilleurs soins en fonction des données actuelles de la science, diffamant et poursuivant les docteurs osant soigner leurs patients.
Le Pr Holland avait pourtant insisté à la tribune de l’ONU :
« Les Nations Unies, ainsi que la communauté internationale ont l’obligation de respecter les droits humains liés à la vaccination ».
« Le Code de Nuremberg stipule que « le consentement volontaire du sujet humain est absolument essentiel. Le Pacte international relatif aux droits civils et politiques a repris cette interdiction contre toute expérimentation involontaire, dans son texte de 1966 qui stipule : nul ne peut être soumis sans son libre consentement à une expérience médicale ou scientifique. » Cette interdiction est maintenant si universellement reconnue que certains tribunaux et chercheurs ont considéré ce droit au consentement éclairé comme une question de droit international coutumier. (….). »
Les mensonges d’Etat ont d’emblée désigné les enfants comme coupables
Riposte Laïque : On est passé du masque obligatoire à l’école à partir de 11 ans, au masque obligatoire à partir de 6 ans. On est passé de la vaccination à partir de 12 ans, avec 90 % de vaccinés, à celle à partir de 5 ans. Pourtant, les associations de défense des droits de l’enfant ont été fort discrètes. Les associations de Parents d’élèves et les Syndicats d’enseignants n’ont pas protesté, si ce n’est pour réclamer encore plus de mesures restrictives. Et rares ont été, sur les plateaux de télévision, mis à part Marie-Estelle Dupont, les chroniqueurs à protester contre ce que certains appellent la maltraitance des enfants. Comment expliquez-vous cela ?
Nicole Delépine : La crédulité à la propagande gouvernementale, la peur, fille de l’ignorance, la censure, le conformisme, et la corruption ont réussi à fait croire que les enfants pouvaient être dangereux.
Les mensonges d’Etat ont d’emblée désigné les enfants comme coupables, en fermant les écoles puis en leur imposant des mesures soi-disant sanitaires alors que les toutes les études épidémiologiques mondiales montraient pourtant que les enfants sont innocents du covid et l’ont toujours été depuis le début.
Le ministère a honteusement diffusé une pub dans laquelle un enfant était accusé d’avoir envoyé sa grand-mère en réanimation.
Quelle violence cruelle intégrée dans la tête des enfants ? Combien de temps mettront-ils à effacer ces images, malgré nos explications réitérées de mensonge médiatique et de manipulation ?
Les médecins honnêtes ont été exclus des grands médias et seuls les alarmistes invités et pour bon nombre corrompus et en tous cas manipulés et manipulateurs .
Une fois la peur des enfants installée, parents et enseignants ont accepté les mesures pourtant absurdes. Des associations se sont montées progressivement dans les provinces, tentant chacune d’obtenir une amélioration ponctuelle sur le port insupportable du masque par exemple, mais avec bien des difficultés.
Mais ce sont les syndicats de l’éducation nationale qui sont le plus à blâmer, répétant à loisir les mensonges de leur administration, comme si leur seule obsession était de poursuivre un combat purement syndical sans tenir une seule seconde compte des tragiques conséquences tant scolaires que psychologiques sur les enfants, mais aussi sur les professeurs.
On parle de décrochage des élèves et étudiants, mais ne faut-il pas insister aussi sur celui des profs ?
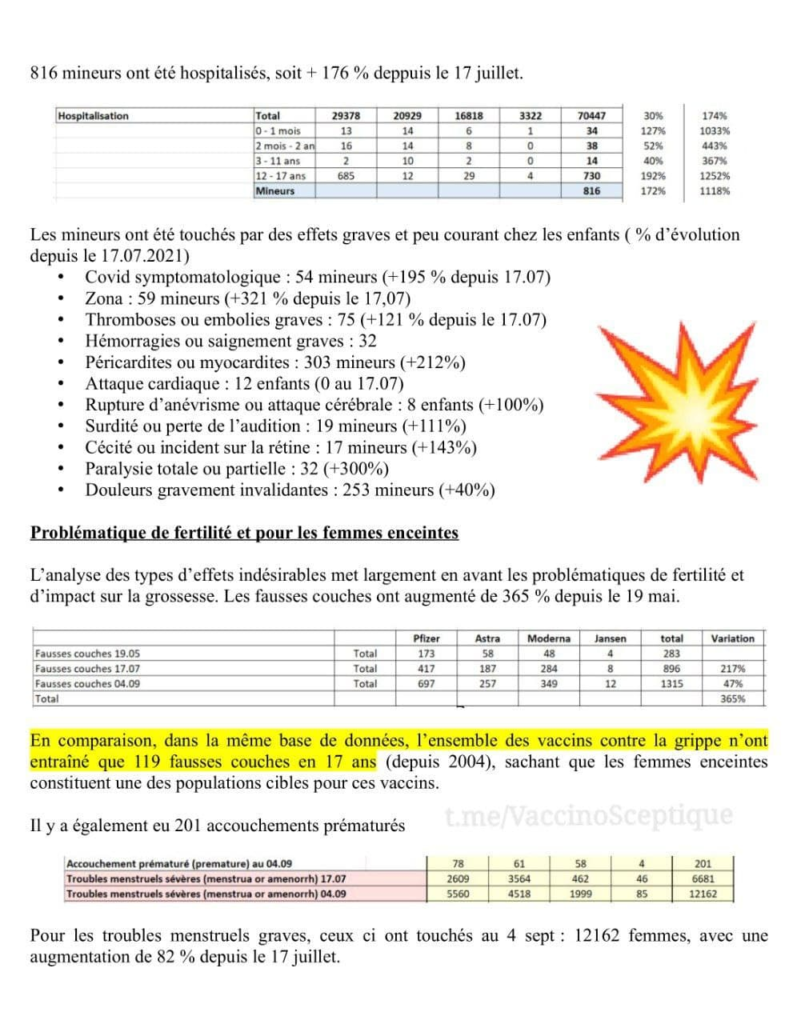
37.000 décès, et ils continuent l’injection expérimentale !
Riposte Laïque : Pouvez-vous nous faire le point sur les effets secondaires du vaccin, en France et dans le monde ?
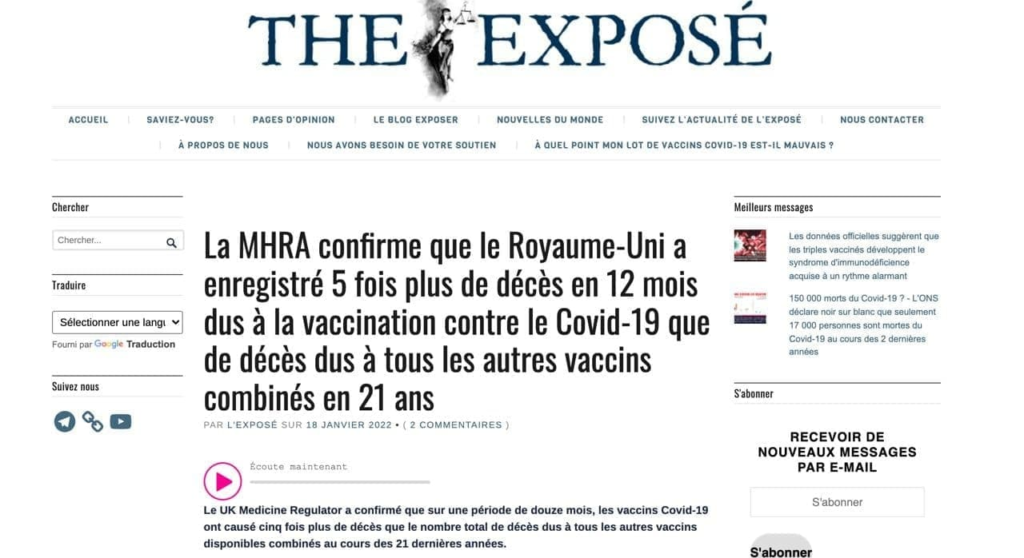
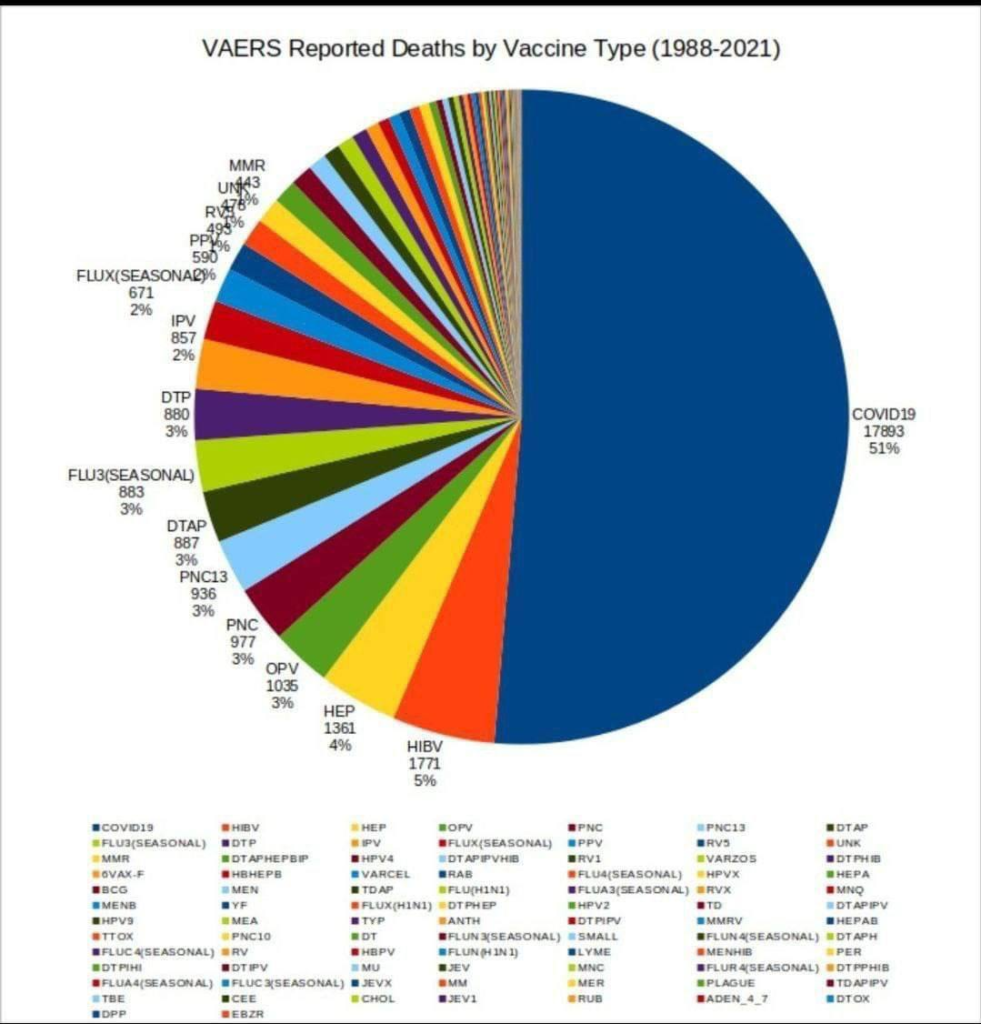
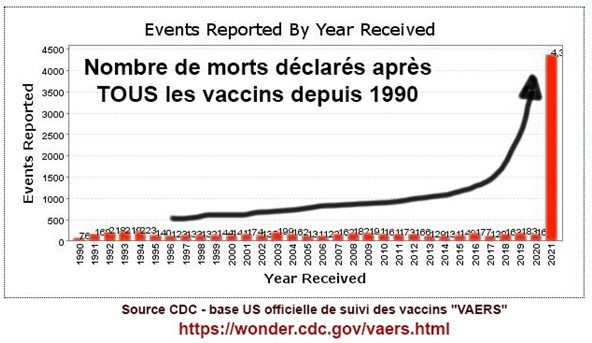
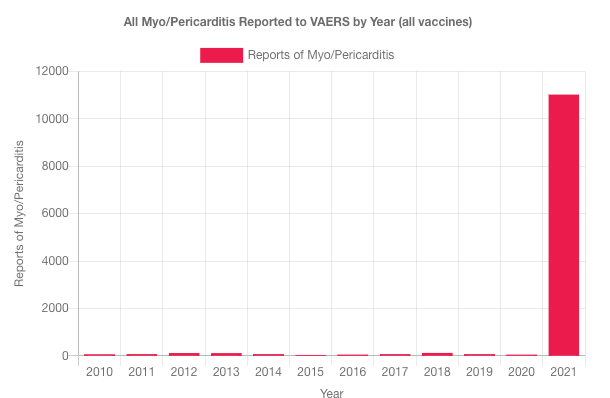
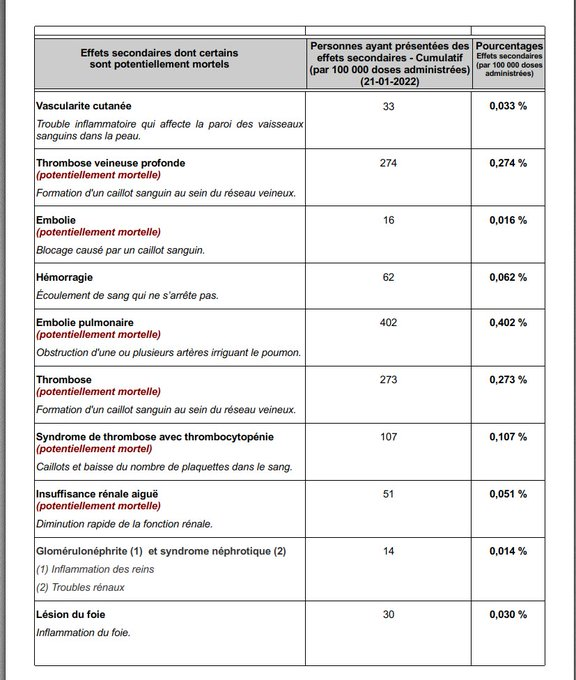
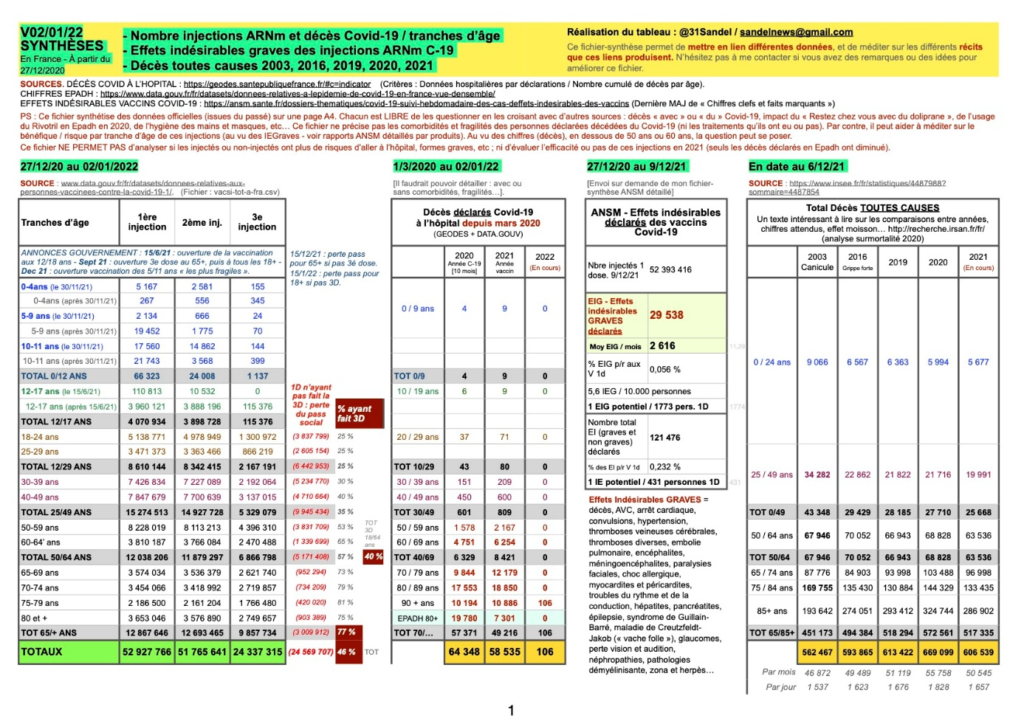
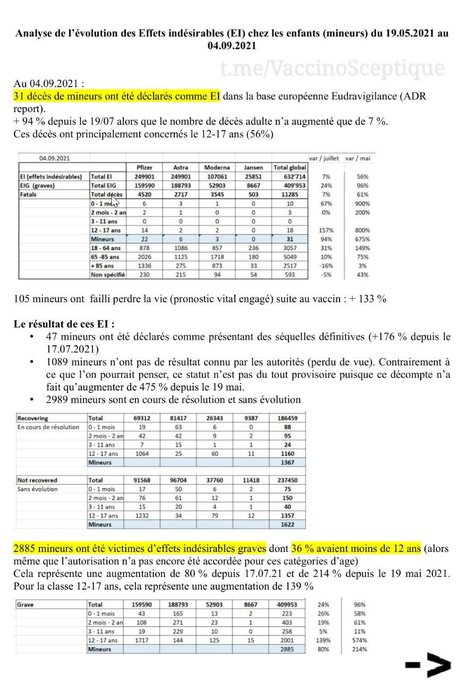
Nicole Delépine : Nous avons déjà, à de multiples reprises publié le point sur les effets secondaires officiellement reconnus sur les bases de données internationales, telle le Vaers américain, l’ANSM agence française, Eudravigilance pour l’EMA ou le MHRA pour la Grande- Bretagne.
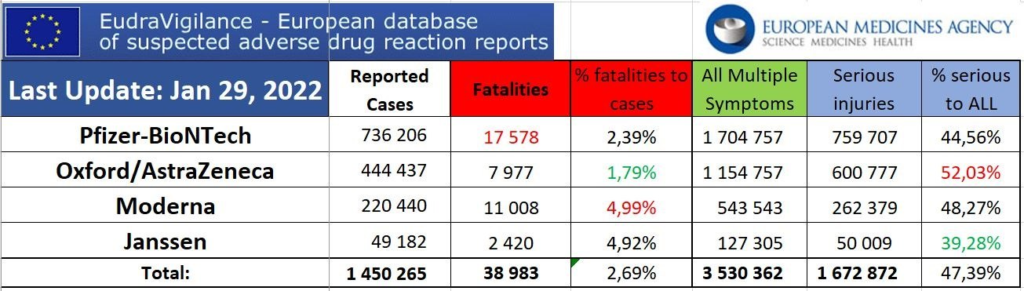
L’augmentation exponentielle des effets rapportés n’a cessé de nous interpeller, en particulier par exemple le nombre de décès relaté par l’UE de plus de 37 000 en ce début janvier 22. L’interrogation majeure est de comprendre pourquoi les médecins ont accepté la poursuite de cette injection expérimentale (premiers résultats prévus en janvier 2023 selon clinicaltrials.gov ), devant un tel nombre de décès, alors que n’importe quel essai clinique a toujours été interrompu après quelques décès (par exemple le H1N1 a été stoppé après 53 décès).
Nous pouvons en ce jour donner les informations récentes fournies par la publication de lanceurs d’alerte militaires américains qui ont étudié les données militaires en comparaison aux années précédentes avant l’épisode covid.
« Outre le pic des diagnostics de fausses couches (avortements spontanés), on constate une augmentation de près de 300 % des diagnostics de cancer (d’une moyenne de 38 700 par an sur cinq ans à 114 645 au cours des 11 premiers mois de 2021). Il y a également eu une augmentation de 1 000 % des codes de diagnostic pour les problèmes neurologiques, qui sont passés d’une moyenne de base de 82 000 à 863 000 !
Voici d’autres chiffres donnés lors de l’interview :
⦁ infarctus du myocarde 269% d’augmentation
⦁ paralysie de Bell 291 % d’augmentation
⦁ malformations congénitales (pour les enfants de militaires) 156 % d’augmentation
⦁ infertilité féminine augmentation de 471%
⦁ embolies pulmonaires augmentation de 467%
Tous ces chiffres concernent les visites ambulatoires, car c’est là que se produisent la plupart des diagnostics dans l’armée. Cependant, Renz a dit que les augmentations étaient également indiquées chez les patients hospitalisés. J’ai vu l’une des déclarations sous serment de l’un des médecins militaires, qui dit ceci : « C’est mon opinion professionnelle que les augmentations majeures des incidences des cas de fausses couches, de cancers et de maladies susmentionnés sont dues aux « vaccinations » COVID-19″.
Nous pouvons aussi vous montrer les derniers tableaux de EudraVigilance qui résume les effets délétères reconnus par l’agence européenne qui même si tout le monde considère qu’ils sont sous-estimés restent très impressionnants.
Il est urgent de protéger les petits de cette infâme piqure
R L : Pourquoi avez-vous éprouvé le besoin d’écrire ce livre ?
Nicole Delépine : Il nous a semblé que la multiplication des articles, vidéos, interviews, manifestations, tracts etc.… tant en France qu’à l’étranger, pourtant de plus en plus nombreux et souvent de grande qualité n’ont pas encore suffi à ouvrir les yeux de tant de personnes hypnotisés par le discours initial gouvernemental permanent d’un message unique des médias, aboutissant à l’hypnose bien décrite par des psychologues de la manipulation comme Ariane Bilheran.
Nous espérons que le format livre atteigne des personnes différentes, éloignées des réseaux sociaux et que dans l’immédiat, cette synthèse du sacrifice des enfants pendant ces deux ans puisse ouvrir des yeux à temps pour éviter la sinistre « vaccination » que le pouvoir essaie encore d’imposer alors qu’il sait l’épidémie terminée, qu’il sait que les enfants ne risquent rien et ne contaminent pas. Il est urgent de protéger les petits de cette infâme piqure.
Si certains peuvent hésiter à injecter leurs petits, cela donnera le temps d’en sauver quelques-uns, de faire jour à cette sinistre plandémie dont le voile se déchire rapidement comme l’extraordinaire cortège vers Ottawa des routiers canadiens et américains et de la population le démontre depuis quelques jours. Espérons qu’ils gagneront et que l’effet domino permettra une libération rapide des autres peuples martyrs dans le monde.
R L : Que pensez-vous de l’attitude de certains de vos confrères, qui, sur les plateaux de télévision, multiplient les pressions sur le gouvernement pour qu’il accentue les mesures répressives contre les non-vaccinés ? Attribuez-vous cette attitude aux seuls conflits d’intérêt ?
ND : Le propre du régime totalitaire est d’arriver à dire 2 + 2 = 5 sans être choqué comme l’a bien démontré George Orwell. Il crée des conditions de manipulation de masse par un discours unique permanent, visible et subliminal, effaçant le reste et conduit à la capacité d’éliminer ce qu’on voit. On a vu, on refoule, et on voit quelqu’un qui dit ce qu’on a vu et celui-là on le diffame, on le maudit, on le maltraite.
Alors le comportement de nos confrères n’est pas homogène. Il y a les corrompus d’emblée, les employés de Big pharma qui n’ont fait que leur travail parmi lesquels des « grands professeurs » d’emblée sur les plateaux. Et puis il y a des situations plus complexes des niveaux intermédiaires.
La corruption pudiquement rebaptisée liens d’intérêts explique que beaucoup de ces confrères se comportent comme les représentants de commerce des marchands de vaccins ou de médicaments nouveaux hors de prix. Mais la corruption n’est pas uniquement financière; en disant ce que l’élite voulait les entendre dire, ils ont été invités sur les grands médias et se sont fait connaître sans que leurs travaux scientifiques, ni leur connaissances ne le justifient.
Le désir de reconnaissance médiatique parfois d’ailleurs relativement bien rémunéré en a conduit à la griserie des plateaux dans une société starisée et adepte de la téléréalité.
Une histoire antérieure de plusieurs décennies a conditionné les médecins
Mais n’oublions pas que la soumission de trop nombreux collègues a été conditionnée progressivement par la main mise de la sécurité sociale (vidée de son sens initial) et des agences régionales de santé sur les prescriptions via les références médicales opposables dès 1993, puis les recommandations rapidement imposées et les certifications, et le plan cancer qui a par exemple enlevé aux cancérologues tout pouvoir de prescription individualisée depuis les années 2000.
N’oublions pas non plus que dans les années 30 plus de 60% des médecins allemands étaient membres du parti nazi. Notre formation ne prépare guère à l’indépendance d’esprit.
RL : Nous sommes à moins de trois mois de l’élection présidentielle. Quel est votre regard sur la posture des principaux candidats, concernant la politique vaccinale des prétendants ?
ND: Il est évident que la posture des candidats sur la situation sanitaire permet de faire un tri rapide de ceux qu’il faut absolument éliminer de la sphère politique comme tous ceux qui les suivraient et convoiteraient des postes de députés ou conseillers municipaux ou autres. Tout candidat digne de ce nom doit clairement affirmer qu’il doit rendre aux médecins la liberté de pratiquer la médecine et qu’il faudra faire de plus un grand ménage dans l’organisation administrative du domaine de la santé. Notre ouvrage « soigner ou obéir » avait abordé ce sujet dans l’indifférence générale en 2016 lors de la précédente élection présidentielle. Ce travail est à reprendre et compléter. Nous sommes à leur disposition pour éclaircir ce domaine.
RL : Le passe vaccinal vient d’être mis en application, ce 24 janvier , en France. Castex a promis des allègements, dans trois semaines, si la situation sanitaire le permettait. Certains pays allègent le dispositif, comme la Grande-Bretagne ou l’Espagne, mais d’autres accentuent la pression, comme la Grèce et l’Autriche, qui veulent rendre la vaccination obligatoire, avec lourdes amendes pour les contrevenants. Pensez-vous, comme le dit régulièrement Florian Philippot, que c’est la mobilisation des Français, tous les samedis, qui empêche le régime d’aller plus loin ?
Nicole Delépine : Le pouvoir va rapidement être dépassé (y compris en Grèce ou en Autriche) puisqu’en quatre jours la situation est déjà complètement différente, et les mesures coercitives sont de plus en plus décalées avec la réalité qui nous entoure et en particulier le recul de tous les pays par rapport à leurs exigences initiales, y compris l’Autriche et l’Allemagne qui renoncent à imposer la vax obligatoire. Le gouvernement a déjà renoncé à faire appliquer le pass vaccinal en Guadeloupe.
Les manifestations hebdomadaires ont été évidemment d’une importance cruciale, démontrant une frange de population déterminée jamais prête à céder et se solidifiant par ces rencontres importantes en nombre et en symbolique. Il est évident qu’il va falloir passer à la vitesse supérieure et pourquoi pas, comme en Allemagne passer à des manifestations quotidiennes dans nombreuses villes de France en même temps, et pourquoi pas imaginer un convoi de la Liberté inspiré de nos amis canadiens.
Soyons sûrs que les résistants patriotes, gilets jaunes et autres s’unissent rapidement pour faire sauter TOUTES LES MESURES SANITAIRES devenues intolérables dans un monde où des pays voisins comme l’Espagne ou l’Angleterre revivent normalement et où la Suède n’a jamais abandonné cette vie normale d’antan.
A moins que le domino international n’aille encore plus vite ?
RL : Comment fait-on pour se procurer votre livre ?
N D : Dans toutes les bonnes librairies ou sur le site de FAUVES EDITIONS ou autres sites en ligne comme Amazon ou Fnac ou les sites de libraires en ligne
R L : Souhaitez-vous ajouter quelque chose ?
Oui, il faut rapidement sortir de cette tragédie, évitant les injections qu’on voudrait encore faire subir aux petits, mais aussi aux grands, puis passer à la reconstruction de notre système de santé, mais aussi de l’éducation nationale, etc…
Prendre soin de tous ceux que cette crise a abimés, en particulier les injectés hypnotisés ou les « malgré eux » qui ont accepté de se faire injecter pour sauver leurs revenus et nourrir leur famille etc. Les tentatives de traitement des effets secondaires vont se multiplier et il faudra en faire profiter nos amis, connaissances et surtout ne pas diviser, mais se réconcilier.
Remonter le moral des troupes dans un grand mouvement positif qui engagera chacun et lui redonnera des objectifs réparateurs permettant résilience et avenir ouvert et enthousiasmant. Une reconstruction post guerre mondiale de fait !
Bref pour nous tous du travail sur la planche et de nombreux projets de livres en ce qui nous concerne.
www.docteurnicoledelepine.fr et site ametist.org pour la défense des enfants atteints de cancer
https://t.me/DrDelepine sur telegram
Couv Les enfants sacrifiés[43011]