Comment ont été vaincues les grandes épidémies mortifères qui ont ravagé l’Europe dans les siècles précédents. Rappel historique.
Leurs conséquences sur la grande Histoire
Par G Delépine chirurgien oncologue
« Qui ne connait pas le passé ne peut pas imaginer le futur ». Winston Churchill
Les gouvernements et les médias diffusent en permanence une propagande en faveur des vaccinations pour presque toutes les maladies y compris pour des maladies non infectieuses comme le cancer en prétendant, comme lors du covid, qu’elles seraient toujours « efficaces et sans danger » et qu’elles sauveraient « des millions de gens ».
Cet article s’efforce d’évaluer factuellement la place de la vaccination dans l’arsenal contre les maladies infectieuses en rappelant l’histoire des grandes pestes mortifères qui ont ravagé l’Europe.
Pour combattre efficacement les pandémies futures, on ne peut pas croire l’OMS, ni nos dirigeants qui ont tellement menti lors du covid; il faut se rappeler comment ont été vaincues celles du passé et en tirer les leçons; c’est l’ambition du rappel historique qui suit.
La peste a dominé l’histoire pendant plus de treize siècles.
Quelques jours après l’inoculation par la bactérie Yersinia pestis, le début de la maladie est marqué par une fièvre brutale, des frissons, des douleurs diffuses, des nausées et des vomissements. La forme clinique la plus fréquente (la peste bubonique) se caractérise par l’hypertrophie des ganglions lymphatiques régionaux (appelés bubons) avant la dissémination de la bactérie par voie sanguine (septicémie) précédant la mort dans près de la moitié des cas. Mais la forme la plus effrayante de la maladie est la peste pulmonaire qui se propage directement d’homme à homme par voie aérienne et peut tuer un individu sain en quelques heures.
En 541-542, la peste de Justinien a ravagé l’empire romain d’Orient causant la mort de plus du tiers des habitants de Byzance, affaiblissant dramatiquement l’Empire et favorisant les conquêtes de l’islam au siècle suivant.
Quelques années plus tard la peste ravagea la France et Grégoire de Tours décrivit ainsi ses effets [1] « on compta, un dimanche, dans une basilique de Saint-Pierre, trois cents corps morts. La mort était subite; il naissait dans l’aine ou dans l’aisselle une plaie semblable à la morsure d’un serpent; et ce venin agissait tellement sur les hommes qu’ils rendaient l’esprit le lendemain ou le troisième jour ; et la force du venin leur ôtait entièrement le sens. »
En 1200, la dernière croisade a été vaincue par la peste qui a causé la mort du roi Louis IX et épuisé l’armée des croisés devant Tunis.
De 1347 à 1352, la peste noire a tué plus de 25 millions d’européens soit 35% à 50% de la population de l’époque. Le manque de main d’œuvre qui a résulté de cette épidémie a conduit à la régression du féodalisme avec l’abolition du servage annonçant la Renaissance.
D’autres épidémies sont documentées : Barcelone en 1590, Milan en 1630, Londres en 1665 et Marseille en 1720 où le confinement strict de toute la population aboutit à la mort de près de la moitié des habitants, tout en étant totalement incapable de limiter la propagation de la maladie à la Provence et même à l’Italie, leçon hélas méconnue par nos dirigeants lors du covid.
La bactérie, le rat et la puce sont les vecteurs de « la colère de Dieu ». Yersin a isolé la bactérie responsable de la maladie qui porte depuis son nom (Yersinia pestis) en 1894. Le rôle crucial de la puce comme vecteur du rat à l’homme a été démontré par Paul-Louis Simon, en 1898.
Le traitement préventif repose sur le respect des règles d’hygiène. L’isolement des malades, la désinsectisation, la dératisation intensive et la surveillance de tous les moyens de transport susceptibles de véhiculer animaux ou humains porteurs de germes. Ces simples mesures d’hygiène ont permis de stopper la maladie bien avant la découverte du bacille, des antibiotiques ou des vaccins.
On ne peut que craindre les risques de la politique pro « surmulots » de certains écologistes[2]. A Paris [3] les rats prolifèrent grâce à la nourriture fournie par le ramassage irrégulier des ordures, et le refus des campagnes de dératisation[4] ; leur nombre atteint plus de 5 millions (pour 2,6 millions habitants). Même inquiétude à Strasbourg où des parents dénoncent la présence de rats dans les aires de jeux des enfants[5].
Le traitement curatif des pestes déclarées repose sur l’antibiothérapie (chloramphénicol, streptomycine) qui permet de guérir pratiquement tous les malades vus tôt.
Relisons les récits du moyen âge qui rappellent ce qu’était la peste, défendons l’hygiène et la dératisation qui ont permis de la vaincre et évitons d’employer à tort et à travers des mots qui pèsent si lourd dans le subconscient collectif [6].
Le choléra
Cette maladie diarrhéique qui peut tuer en quelques heures constitue « la deuxième peste » qui terrorisa l’Europe au 19ème siècle.
Elle se transmet par diffusion féco-orale du vibrion cholérique (les selles d’un malade ou d’un porteur sain[7] contaminant l’eau de boisson ou des aliments des futurs malades). Les principaux réservoirs de la bactérie sont l’homme et les milieux aquatiques propices à la prolifération d’algues comme l’eau saumâtre et les estuaires.
Après une courte incubation silencieuse de deux heures à quelques jours, le début de la maladie se caractérisée par des diarrhées aqueuses brutales, incolores prenant un aspect « eau-de-riz » d’odeur fade, sans fièvre.
Dans les formes les plus graves les diarrhées, très abondantes et fréquentes (jusqu’à 100 par jour), peuvent entraîner la mort en quelques heures par déshydratation sévère, insuffisance rénale, hypokaliémie, œdème pulmonaire et collapsus cardio-vasculaire. 80 % des épisodes sont bénins et moins de 20 % des malades souffrent d’une diarrhée aqueuse sévère avec des signes de déshydratation…
Né dans le bassin du Gange il y a plus de 20 siècles, le choléra y est resté localisé jusqu’au 19ème siècle.
Dès l’Antiquité, les civilisations sédentaires se sont attachées à l’évacuation de leurs eaux usées hors des villes, évitant ainsi les épidémies transmises par la contamination des eaux usées. Ainsi, les Empire Romain et égyptien s’étaient équipés de réseaux de canalisations, de latrines et de fosses d’aisances.
Au Moyen-Âge ces ouvrages étaient abandonnés et on jetait tout dans la rue : les eaux usées, les déchets issus des activités urbaines… Dans les villes régnait une odeur pestilentielle et les épidémies ravageaient la population.
Le développement du commerce international, et les progrès techniques des transports ont été les principaux responsables de l’apparition des pandémies de choléra qui ont touché des dizaines de millions de personnes et causé des centaines de milliers de décès.
Les deux premières pandémies se sont diffusées sur des bateaux à voile qui mettaient plusieurs mois pour aller de l’Inde à l’Europe. Les quatre suivantes ont été favorisées par la révolution industrielle transportant plus rapidement le germe par les navires à vapeur jusqu’aux cités ouvrières insalubres.
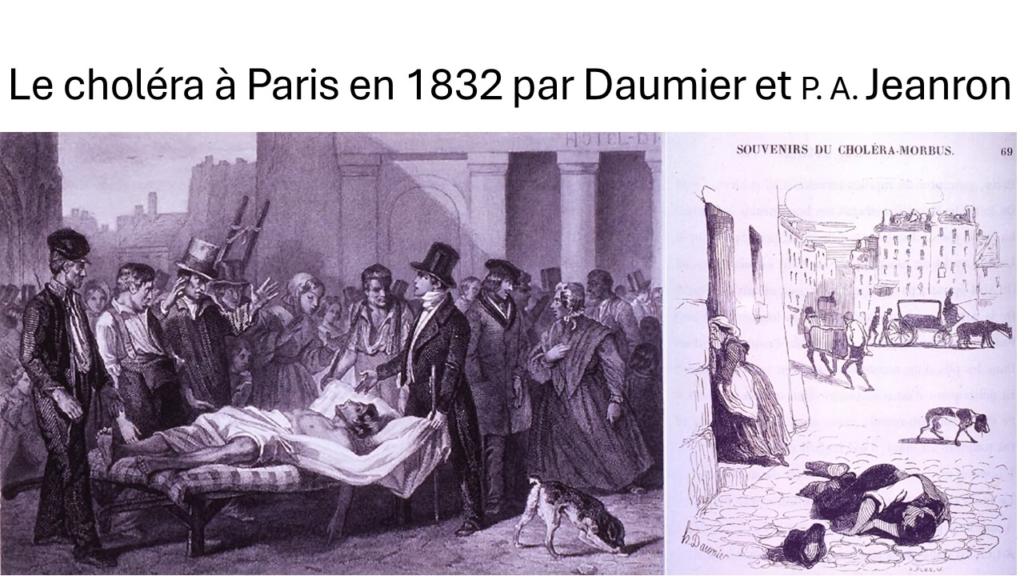
En 1832, Eugène Sue[8] décrivit ainsi l’épidémie de choléra qui ravageait Paris : « Le parvis de Notre-Dame était presque chaque jour le théâtre de scènes terribles, la plupart des malades des rues voisines que l’on transportait à l’Hôtel-Dieu affluant sur cette place … A chaque instant, des civières, des brancards apportaient de nouvelles victimes … Les brancards n’ayant aucune couverture, quelques fois les mouvements convulsifs d’un agonisant écartaient le drap, qui laissait voir une face cadavéreuse ». On estime que le choléra tua 150000 français en un an, dont le général Lamarque dont l’enterrement fut l’étincelle de l’insurrection républicaine de 1832, décrite par Victor Hugo dans les Misérables.
Lors de l’épidémie de 1854 à Londres, le docteur John Snow comprit l’origine hydrique de la transmission du choléra menant à une réflexion sur l’évacuation des eaux usées et la création de canalisations enterrées protégeant enfin la population des contaminations.
La septième pandémie emprunte l’avion, pour passer en quelques heures d’un continent à l’autre. En 1970, c’est un avion ramenant à Conakry des pèlerins contaminés lors du pèlerinage à La Mecque qui a réintroduit le choléra en Afrique occidentale. C’est également le transport des soldats de l‘ONU par avion qui a importé d’Asie le choléra en Haïti fin octobre 2010.
Selon l’Organisation Mondiale de la Santé, il y aurait encore chaque année, dans les pays manquant d’eau potable 1,3 à 4 millions de cas de choléra, entrainant 21000 à 143 000 décès. Le choléra menace partout où l’hygiène et l’eau potable manquent, même partiellement, comme le montrent le foyer apparu en Algérie dans la wilaya de Blida en 2018 avec 60 cas dont deux cas mortels[9], ou celui plus récent des cas importés des Comores à Mayotte[10].
Le traitement curatif du choléra repose sur les antibiotiques qui améliorent les symptômes cliniques, réduisent le volume et la durée de la diarrhée, et raccourcissent la durée d’excrétion du vibrion. Les cyclines comme la doxycycline et la tétracycline sont les plus fréquemment prescrites. La ciprofloxacine ou l’azithromycine peuvent être utilisées en cas de résistance à la doxycycline.
Dans les formes ordinaires il faut compenser les pertes digestives par l’administration orale d’une solution de réhydratation d’eau et d’électrolytes. En cas de déshydratation prononcée, on préfère la voie intraveineuse jusqu’à la guérison, facilitée par l’antibiothérapie. Sans traitement, près d’un malade sur deux atteint de forme grave décède, contre moins de 1 % après une prise en charge moderne.
La prévention du choléra repose simplement sur l’hygiène et l’eau potable.
La constitution d’un réseau de traitement des eaux usées assurant l’élimination des bactéries pathogènes des selles, et d’un circuit de distribution d’eau potable de qualité représentent des moyens de prévention collective efficaces.[11]
Les vaccins actuels [12] dont l’efficacité et la durée de protection sont insuffisantes ne remplacent pas l’accès à l’eau potable.
Une comparaison coûts/avantages des investissements dans l’amélioration de l’approvisionnement en eau et dans les programmes de vaccination anticholérique a montré que l’approvisionnement en eau potable avait beaucoup plus de chances de produire des résultats coûts/avantages favorables qu’un programme de vaccination[13]. On peut donc regretter que l’ONU et l’Alliance mondiale pour les vaccins et la vaccination (Gavi) n’accompagnent pas leur campagne de vaccination par la construction d’infrastructures d’eau potable et d’assainissement des eaux usées.
Ne diminuons pas notre vigilance face à ce fléau d’un autre temps contre lequel les campagnes vaccinales ne protègent pas grand monde.
Battons-nous pour l’hygiène, l’eau potable et la Paix !
Le typhus
Cette maladie très contagieuse causée par une bactérie minuscule nommée Rickettsia Prowazekii [14] a souvent infléchi le cours de l’histoire.
La bactérie, transmise par le pou du corps menace surtout les adultes dans des situations de confinement, mal nourris, le plus souvent dénutris, sans hygiène, obligés de garder les mêmes vêtements, jour et nuit, pendant des semaines ou des mois en milieu froid et humide : que ce soit sur des bateaux (typhus nautique au temps des bateaux à voile, dans des prisons (fièvre des prisons) ou dans des camps militaires (fièvre militaire).
Après une période d’incubation silencieuse de 2 semaines, l’entrée dans la maladie est marquée par une fièvre aigüe (39 à 40 ° C), qui peut durer jusqu’à 15 jours et des troubles de la conscience, réalisant un état de stupeur, évoluant parfois en délire organisé.
La fièvre s’accompagne de toux sèche, de migraine aggravée par la lumière, de douleurs diffuses articulaires et musculaires, de nausées, vomissements et souvent de déshydratation et d’hypotension artérielle.
L’éruption cutanée caractérise la maladie avec son extension à partir du milieu du corps et de la poitrine, épargnant paumes des mains et plantes des pieds. Au début, l’éruption est rose et s’estompe à la pression. Puis elle devient rouge franc et persiste à la pression. Certains malades souffrent de pétéchies (petites hémorragies sous cutanées).
De nombreuses complications menacent : hépatite, hémorragies digestives, collapsus. Sans traitement, selon l’âge du malade et son état physiologique préalable, 10% à 60 % des malades meurent. Chez ceux qui survivent, la bactérie reste latente. Elle est susceptible de se réactiver des années plus tard (forme atténuée appelée maladie de Brill-Zinsser).
A travers les âges : le typhus a souvent déterminé le vainqueur des guerres.
Son rôle a été souligné lors du siège de Grenade par les Espagnols et lors des guerres d’Italie, quand les Français, décimés par la maladie, ont dû abandonner le siège de Naples. Lors des guerres napoléoniennes le typhus a tué plus de soldats de la Grande Armée que les Russes.
Durant et dans les suites de la première guerre mondiale, le typhus aurait causé la mort de près de trois millions de personnes. Devant les ravages de la maladie, Lord Balfour se serait exclamé « le typhus semble presque pire que la guerre elle-même » tandis que sir Winston Churchill mettait en garde contre « une Russie porteuse de peste, une Russie de hordes précédées de vermine typhique ». Les pays voisins de la Russie formèrent un cordon sanitaire de stations de quarantaine. Lénine proclama : « ou bien le pou vaincra le socialisme, ou bien le socialisme vaincra le pou ».
Le traitement curatif du typhus repose sur l’antibiothérapie appartenant au groupe des cyclines. D’après l’OMS, une dose unique de 200 mg de doxycycline (deux comprimés), quel que soit l’âge du malade est généralement suffisante. Lorsque le traitement est précoce, le pronostic est favorable. Il n’y a pas de séquelles, mais la convalescence peut être très longue.
Le traitement préventif repose sur l’hygiène du corps et des vêtements.
Durant la première guerre mondiale, l’efficacité des procédures d’épouillage des vêtements et les mesures d’hygiène corporelle comportant des douches à l’eau, du savon et du soleil, dans les armées occidentales, leur a permis d’éviter les épidémies de typhus qui sévissaient sur le front russe.
La méthode la plus simple pour combattre les infestations occasionnelles consiste à porter les vêtements infestés à une température de 70°C pendant au moins une heure.
Dans les situations d’urgence, lorsqu’il il est malaisé, voire impossible de se laver convenablement et où l’on manque de combustible pour faire chauffer l’eau, Il faut recourir aux insecticides comme durant la seconde guerre mondiale. Mais on ne doit pas ignorer les conséquences du DDT pour la planète et ses habitants.
Sérothérapie et vaccins ont été l’objet d’intenses recherches depuis l’isolement de la bactérie allant jusqu’aux expériences criminelles d’inoculation du typhus sur des prisonniers des camps de concentration de Dachau, Buchenwald et du Struthof; sans aucun résultat. Les recherches récentes, reprises à l’aide du génie génétique, ont été tout aussi inefficaces.
La troisième peste historique a donc été vaincue, comme les deux autres par l’hygiène et achevée par l’antibiothérapie, sans l’aide de vaccin.
La lèpre
La lèpre, infection par le bacille de Hansen (mycobacterium leprae) a depuis toujours suscité le rejet de l’entourage par crainte de la contagion qui s’exprimait par l’existence des léproseries. Elle touche préférentiellement la peau, les muqueuses et le système nerveux périphérique. Il s’agit d’une affection d’évolution très lente qui menace d’atteintes neurologiques sévères et de mutilations.
La contamination résulte d’un contact étroit et prolongé avec les lépreux. Favorisée par des conditions d’hygiène défectueuse, la promiscuité, et la malnutrition, elle peut être directe (par voies aérienne) ou indirecte (par le contact d’objets souillés)
Après une incubation de plusieurs années (jusqu’à 30 ans !) les premiers signes sont discrets et peu caractéristiques marqués par l’apparition d’une plaque dépigmentée, lisse, non prurigineuse s’accompagnant d’une hyposensibilité à la douleur et à la chaleur.
L’évolution clinique, toujours lente, est multiforme et imprévisible ; Elle peut guérir spontanément, mais aussi suivre une évolution neurologique pure (marquée par apparition d’une multinévrite ou polynévrite), ou vers une forme tuberculoïde (à la fois cutané et neurologique), ou lépromateuse (maladie généralisée associant manifestations cutanées disséminées, atteintes muqueuses, polynévrites hypertrophiques et des lésions viscérales). Les formes graves sont responsables d’invalidité et parfois de mutilations.
Le traitement curatif de la lèpre repose sur une triple association d’antibiotiques (Dapsone, Rifampicine et Clofazimine). D’après l’OMS, la guérison des lèpres paucibacillaire est obtenue en 6 mois et celle de la lèpre multi bacillaire en 1 an.
Il n’existe aucun vaccin efficace.
Le traitement antibiotique permet d’interrompre la transmission bactérienne et constitue à ce jour le seul traitement médicamenteux préventif. Il a permis d’éliminer la lèpre dans 108 des 122 pays où elle était considérée comme un problème de santé publique Malheureusement elle persiste partout où le niveau socio-économique est très défavorable. D’après l’OMS, près de 200000 cas surviennent encore chaque année, surtout dans trois pays (Inde, Brésil, Indonésie) qui totalisent 80% des nouveaux cas mondiaux.
En France métropolitaine, on compte une dizaine de nouveaux cas de lèpre chaque année et 30 à 40 cas en Outre-Mer observés chez des voyageurs étrangers qui vivent dans les zones où la maladie circule encore.
La disparition de cette peste stigmatisante repose sur l’amélioration des conditions socioéconomiques, l’hygiène et l’antibiothérapie.
Contre cette quatrième peste, pas de vaccin, l’hygiène, toujours l’hygiène et les antibiotiques…
La variole
Bien que d’aspect moins terrifiant que les pestes précédentes, la variole, était en réalité plus meurtrière, s’attaquant essentiellement aux enfant jeunes et réduisant à bas bruit les générations futures. A son époque la moitié des enfants mourrait avant 20 ans et principalement d’infections.
La contagion se produit uniquement par un contact d’homme à homme. Après une incubation d’une à deux semaines, le début de la maladie est brutal marquée par de fortes fièvres, des douleurs localisées et des vomissements répétés. Quelques jours après les premiers symptômes, des taches rouges apparaissent sur le visage et de certaines parties du corps. Elles se transforment rapidement en vésicule dure au toucher, puis en pustule remplie de pus. Les pustules dessèchent et laissent place à des croûtes brunes. Les formes graves se caractérisent par la fréquence des complications : suppurations, parfois une septicémie et atteinte des organes vitaux.
En Europe, la variole constituait une grande tueuse avec une létalité dépassant parfois 40%. La maladie touchait toutes les couches de la société à tout âge comme en témoignent les contaminations de nos rois Louis XIII, Louis XIV et Louis XV.
La description de la mort de louis XV, âgé de 64 ans en 1774[15] donne un aperçu de l’aspect clinique de la maladie : « le 27 avril 1974, Louis X V se sentit saisi de maux de tête et de frissons. Il resta couché quelques heures sans que ses malaises aient disparu. Lemonnier, son premier médecin, commença par faire pratiquer une saignée. Sans bénéfice visible. Lemonnier appela alors quelques confrères de la cour dont Bordeu, et Lassone. Une deuxième saignée fut alors pratiquée, puis on administra au roi un vomitif, et une série de vésicatoires. Au soir du 29 avril, des rougeurs commencèrent à apparaître sur le visage du roi évocatrices de la variole. Le 3 mai, après que l’éruption caractéristique se fut développée, le roi comprit lui-même la situation. Dans l’après-midi du 4 mai, on constata un arrêt de la suppuration, signe de mauvais pronostic qui signifiait que « le poison rentrait« … Le 5 mai, la suppuration reprit pour un temps après l’administration au roi de grandes quantités de vin d’Alicante. Les jours suivants, la maladie prit un caractère effrayant comme le décrit le duc de Croy : « Les croûtes empêchaient de voir… Il avait un masque comme de bronze et grossi par les croûtes…« . Par endroits, le corps tombait en lambeaux. L’odeur qui se dégageait était telle qu’il fallait tenir les portes et les fenêtres ouvertes. Il entra en agonie le 10 mai à midi et mourut trois heures plus tard ».
Dans le nouveau monde, la variole puis la grippe ont tué près de 90% des amérindiens qui n’avaient jamais été au contact de ces virus et ne bénéficiaient d’aucune immunité contre eux. Le virus, plus meurtrier que les armes des colons européens, peut être qualifié ici de génocidaire.
La vaccination est née des constatations et des intuitions géniales d’un médecin de campagne anglais, le docteur Edouard Jenner.
Il remarqua que les vachères qui attrapaient la vaccine en trayant les vaches étaient protégées lors des épidémies de variole. Il imagina que la ressemblance de la vaccine et de la variole pouvait expliquer cette résistance et que l’injection du pus des pustules de la vaccine pourrait protéger de la variole. Pour le démontrer, il osa le faire sur un enfant âgé de 8 ans James Phipps qui se révéla effectivement immunisé contre la variole. Pour vaincre l’incrédulité des autorités il réitéra son expérience sur une vingtaine de volontaires et publia ses résultats[16]. Devant les succès de sa méthode, elle se répandit progressivement en Angleterre, puis dans toute l’Europe.
La vaccination est donc née de manière totalement empirique de l’observation et de la réflexion d’un médecin de campagne. Elle a ensuite été conceptualisées par Robert Koch et Louis Pasteur qui en définit ainsi le principe : inoculer « des virus affaiblis ayant le caractère de ne jamais tuer, et de donner une maladie bénigne qui préserve de la maladie mortelle ».
La vaccination contre la variole est la seule qui ait permis l’éradication d’une peste mortifère que les mesures d’hygiène seules n’avaient pas réussi à stopper.
La tuberculose, la plus mortifère des pestes actuelles.
La tuberculose constitue la « peste » la plus mortifère de nos jours. En 2023, elle a causé la mort de 1,25 million de personnes alors que plus de 10 millions de nouveaux cas de ont été diagnostiqués, nombre le plus élevé jamais enregistré depuis 1995[17]. Cette persistance d’un fléau parfaitement curable est attribuable à plusieurs facteurs de risque majeurs : la pauvreté et la dénutrition, l’infection par le VIH, l’alcoolisme, le tabagisme et le diabète [18].
La maladie est due à une mycobactérie acido-alcoolo-résistante aérobie, le bacille de Koch (BK) qui se transmet principalement par voie respiratoire lors d’éternuements, de toux ou par des expectorations pulmonaires, mais qui peut aussi plus rarement se diffuser par voie alimentaire (lait contaminé).
Le premier contact entre l’organisme et la bactérie ( la primo infection est habituellement asymptomatique et évolue le plus souvent vers la guérison spontanée). Lorsque la maladie se développe, c’est le plus souvent à bas bruit, les symptômes se limitant souvent à une fatigue, une perte d’appétit, un amaigrissement modéré, ou l’apparition d’une fièvre et d’une toux plus évocatrices.
La tuberculose est très protéiforme. La localisation la plus fréquente touche le poumon et la plèvre, mais la plupart des autres organes peuvent être atteints, qu’il s’agisse des os, de l’intestin, de l’appareil urinaire ou génital ou des méninges réalisant alors des aspects différents…
La tuberculose tue beaucoup, mais plus discrètement que les autres pestes; elle est considérée comme la maladie ayant entraîné le plus de morts dans l’histoire de l’humanité dont Jean Cauvin, leader français de la Réforme protestante, Charles IX, Molière, Frédéric Chopin, les 3 sœurs Brontë, Friedrich Von Schiller, Anton Tchekhov, Simón Bolívar, libérateur de la Colombie, Robert Burns, Albert Camus, Charles IX, Anton Tchekhov, Andrew Jackson, Franz Kafka, Vivien Leigh, Nelson Mandela, George Orwell, Eleanor Roosevelt, Ringo Starr…
Au 19ème siècle, elle était responsable d’environ 15% des décès en Europe
La maladie a beaucoup inspiré les artistes romantiques car elle apportait une certaine grâce à la personne atteinte qui devenait pâle, s’amincissait et dont le regard devenait plus brillant. « Avec le romantisme, l’atteinte du poumon est considérée comme une maladie de l’âme. La mort des tuberculeux prend ainsi une dimension esthétique. C’est une mort magnifique [19]».
C’est ce qu’illustrent les récits de la fin de Marguerite Gautier (la Dame aux camélias d’Alexandre Dumas fils), de Madame de Beaumont (des Mémoires d’Outre-tombe de François-René de Chateaubriand), de Fantine (des Misérables de Victor Hugo), de Francine (des Scènes de la vie de bohème de Henry Murger) ou l’Aiglon d’Edmond Rostand…
Après l’avancée mesurée des sanatoriums, la mise au point du vaccin BCG a représenté l’espoir malheureusement déçu d’une possible éradication de ce fléau millénaire. En effet, si le BCG permet habituellement de prévenir les formes graves de la maladie chez les jeunes enfants (méningites tuberculeuses), il protège peu contre les tuberculoses pulmonaires et ne permet pas d’empêcher la transmission de la maladie, notamment pour les adultes, les femmes enceintes ou les personnes séropositives au VIH [20]. Cette constatation a justifié sa suppression de la liste des obligations vaccinales en France en 2007 et son abandon de la stratégie préventive de l’OMS.
La prévention de la tuberculose repose donc actuellement sur l’hygiène (vie saine, port de masque et traitement des malades contagieux) et surtout sur les antibiotiques antituberculeux.
En plus du schéma classique, reposant sur l’administration quotidienne d’isoniazide pendant 6 mois, l’OMS recommande de nouveaux schémas plus courts de traitement préventif : l’administration quotidienne de rifapentine et d’isoniazide pendant 1 mois, l’administration hebdomadaire de rifapentine et d’isoniazide pendant 3 mois, l’administration quotidienne de rifampicine et d’isoniazide pendant 3 mois et l’administration quotidienne de rifampicine seule pendant 4 mois.
Cette peste, que le vaccin ne contrôle pas, devrait disparaître avec l’amélioration des conditions de vie, du dépistage et la généralisation des traitements antibiotiques dans les pays pauvres. Mais il est douteux que l’ONU arrive à atteindre son objectif (mettre fin à l’épidémie de tuberculose) en 2030.
La typhoïde
La typhoïde est une infection bactérienne intestinale très contagieuse qui se transmet par voie féco orale, par les eaux et les aliments souillés à partir des selles d’un sujet infecté (malades ou porteurs asymptomatiques). Il peut s’agir d’aliments manipulés par un porteur de bactérie, de coquillages, fruits de mer ramassés dans les zones contaminées, de fruits et légumes crus contaminés par des matières fécales.
Après la contamination, l’incubation dure de 48 heures à deux semaines avant la phase de début habituellement progressif avec fièvre, céphalées, arthralgies, pharyngite, constipation, anorexie et douleurs abdominales et météorisme. Une dysurie, une toux sèche et un épistaxis complètent moins fréquemment le tableau clinique. Dans les cas de formes bénignes, les patients peuvent présenter des lésions cutanées discrètes, roses, sur le thorax et l’abdomen qui disparaissent en 2 à 5 jours. Une splénomégalie, une leucopénie, une anémie, des troubles fonctionnels hépatiques sont fréquents plus rarement une cholécystite aiguë ou une hépatite aiguë.
Après augmentation par étape, la température se stabilise à 39- 40° C pendant 10 à 14 jours avant de retomber progressivement à la normale. Cette fièvre prolongée s’accompagne souvent de bradycardie, de prostration, d’un syndrome confusionnel. Une stupeur, un délire ou un coma caractérisent les cas graves.
Les malades sont généralement contagieux de la 1ère semaine de la maladie jusqu’à la fin de la convalescence (3 à 4 semaines voire plus). Mais un petit nombre deviennent des porteurs sains de la salmonelle.
Au cours des siècles, de nombreuses épidémies de fièvre typhoïde ont été décrites.
Certains historiens, se basant entre autres sur l’examen d’ADN de squelettes, ont estimé que la peste d’Athènes décrite par Thucydide, serait la typhoïde qui a précipité la reddition de la ville en 430 av. J.C., après avoir causé la mort de Périclès, de deux de ses fils et de plus de 30% de la population athénienne.
En 1906, une épidémie a frappé New York touchant plus de 50 personnes, dont trois sont décédées. Elle a été attribuée à Mary Mallon (surnommée mary typhoïde), cuisinière de profession, et premier cas connu de porteuse saine de la bactérie. Mary a été confinée presque toute sa vie sur l’’île North Brother Island de 1907 à 1910, puis de nouveau de 1915 jusqu’à sa mort en 1938.
La fièvre typhoïde a causé la mort de nombreuses célébrités dont : Saladin, Xavier Bichat, Alexandre Friedmann, André Maginot, Raymond Radiguet, Albert de Saxe-Cobourg-Gotha, Franz Schubert…
En 196, une épidémie a frappé Aberdeen, en Écosse, avec plus de 5000 cas et 36 décès imposant des mesures d’assainissement strictes.
Aujourd’hui, éliminée dans les pays industrialisés, la typhoïde reste un problème de santé publique dans de nombreux pays à revenu faible avec une morbidité estimée à près de 12 millions les cas et une mortalité mondiale de plus de 128000 décès en 2016.
Son traitement curatif repose sur l’antibiothérapie. Le chloramphénicol constituait jadis le produit de choix, mais dès 1970 des souches résistantes sont apparues nécessitant de passer à l’amoxicilline ou le cotrimoxazole. Dans les années 1980 en Inde et au Pakistan de nouvelles résistances ont imposé le passage aux fluoroquinolones de deuxième génération ou de ceftriaxone. Aujourd’hui le choix de l’antibiotique doit être guidé par antibiogramme.
La réhydratation, souvent par voie intraveineuse, est impérative pour compenser les pertes liquidiennes secondaires à la diarrhée. Un traitement contre la fièvre (antipyrétique) peut parfois être nécessaire.
Le traitement préventif repose sur l’hygiène (lavage des mains à l’eau et au savon, principalement après chaque passage aux toilettes et avant toute manipulation d’aliments), la distribution d’eau potable et l’assainissement qui interrompent le cycle de transmission de la maladie. La javellisation de l’eau de boisson dans les villes à partir de 1910 a d’ailleurs rapidement entraîné la régression de la typhoïde [21] en France et sa généralisation a fait disparaître tout risque d’épidémie en métropole comme dans tous les pays riches.
En attendant les investissements sanitaires nécessaires dans les pays pauvres, la vaccination offre un moyen de prévention palliatif. Son efficacité a été démontrée lors de la première guerre mondiale. Dans la zone des armées, dans les cinq derniers mois de 1914, on eut à déplorer 45 078 cas de fièvre typhoïde, avec 5479 morts. L’année suivant la vaccination de 1916 il n’y eut plus que 1678 cas avec 124 morts.
Trois vaccins anti typhoïdiques sont actuellement disponibles dans le monde : un vaccin vivant atténué administré par voie buccale, un vaccin polyosidique capsulaire injectable et un vaccin anti typhoïdique conjugué (VTC). L’élargissement de l’usage des VTC pourrait sauver des vies, réduire le recours à l’antibiothérapie et ralentir l’apparition de souches résistantes.
En conclusion, grâce à l’hygiène et la distribution d’eau potable la typhoïde a disparu des pays riches. Elle ne menace encore que les personnes qui ne disposent pas encore de ces biens élémentaires et pour lesquelles le vaccin ne représente qu’un pis-aller.
Espérons qu’à l’avenir l’OMS se préoccupera enfin d’apporter l’eau potable qui éradiquera la typhoïde, mais aussi le choléra, l’hépatite A, la poliomyélite et les dysenteries qui menacent les près de 2 milliards d’humains qui en manquent !
La syphilis
La syphilis est une maladie sexuellement transmissible très contagieuse, rapportée d’Amérique par les marins de Christophe Colomb. Les populations autochtones américaines étaient porteuses d’infection à tréponèmes, mais l’intensification des voyages, du commerce et de la traite des êtres humains a contribué à transformer cette infection locale en une pandémie mondiale.
L’évolution de la syphilis évolue schématiquement en trois stades.
3 semaines après la contamination un chancre apparait au point d’entrée de la bactérie : petite plaie rosée, indolore, creuse, à fond induré, dure au toucher. Ce chancre d’inoculation s’accompagne d’une adénopathie, le plus souvent unique dans sa région de drainage lymphatique.
Le stade secondaire apparaît trois à dix semaines après le chancre et se caractérise par la roséole : apparition de petites taches rose pâle sur la peau du torse ou du dos, mais aussi sur la paume des mains et la plante des pieds et de macules rouges sur les muqueuses du gland, de l’anus, de la gorge, de la langue, des lèvres. Sur le cou des femmes qui en sont atteintes. On l’appelle ironiquement le « collier de Vénus ». Cette roséole peut disparaître même sans traitement, mais la syphilis reste présente dans l’organisme et contagieuse par un simple contact d’une muqueuse syphilitique contre une peau abimée (coupure, brûlure, petite plaies).
Le stade tertiaire apparaît après des années d’évolution non traitée. Il se caractérise en autres par des atteintes, nerveuses (méningoencéphalite, paralysie générale, douleurs lancinantes des membres et de l’abdomen pouvant simuler une urgence chirurgicale, épisodes parétiques transitoires, aphasie, hémiplégie ou hémiparésie…), atteintes osseuses (fracture spontanée) ou articulaires (tabès)ou vasculaires (mal perforant plantaire…). Les complications cardiovasculaires comme l’insuffisance cardiaque peuvent entraîner la mort.
Le nombre de célébrités ayant souffert de la syphilis témoigne de sa grande contagiosité : François 1er, Charles Quint, William Shakespeare, Niccolò Paganini, Théroigne de Méricourt, Franz Schubert, Alfred de Musset, l’Archiduc d’Autriche Rodolphe, le président Paul Deschanel, Charles Baudelaire, Gustave Flaubert, Fiodor Dostoïevski, Léon Tolstoï, Édouard Manet, Alphonse Daudet, Theo van Gogh, Paul Verlaine, Paul Gauguin, Gérard de Nerval, Henri de Toulouse-Lautrec, Guy de Maupassant, Vincent van Gogh, Nietzche, Oscar Wilde, Georges Feydeau, James Joyce, Al Capone…
Elle apparait en Europe vers la fin du XV siècle avec le retour d’Amérique des marins de Christophe Colomb. La syphilis allait dès lors contaminer en un temps record la péninsule italienne, profitant de la guerre entreprise par le roi de France, Charles VIII. Cela lui valut d’être surnommée le « mal de Naples » par les Français… et « mal gaulois » par les Italiens…
Voltaire résuma cette campagne militaire en quelques vers : « Quand les Français à tête folle S’en allèrent dans l’Italie, Ils gagnèrent à l’étourdie Et Gênes et Naples et la Vérole. Puis ils furent chassés partout, Et Gênes et Naples on leur ôta. Mais ils ne perdirent pas tout, Car la Vérole leur resta. »[22].
Pendant cinq siècles, elle ravagea la société et tout particulièrement les armées en campagne. Une communication à l’Académie de médecine, souligne son rôle néfaste pour l’armée française durant la Grande Guerre « Certains historiens évaluent à 50 000 le nombre d’hommes affaiblis par les affections vénériennes, soit l’équivalent de six corps d’armées décimés avant d’avoir combattu ».
Certains pensent que la paralysie générale dont souffrait Gamelin, commandant en chef de l’armée française en 1940, aurait largement contribué aux décisions stratégiques néfastes qui ont précipité la débâcle.
Ce n’est qu’avec l’utilisation des antibiotiques que la maladie pu être maitrisée. La personne infectée et les partenaires sexuels doivent être traités.
Le traitement de la syphilis repose sur un antibiotique : la pénicilline G « retard » (benzathine). La durée du traitement dépend du stade de la maladie. En cas de phase primaire, une injection suffit. En cas de diagnostic en phase tardive, ces injections doivent être répétées toutes les semaines pendant 3 semaines. Pour les personnes allergiques à la pénicilline, on utilise la doxycycline par voie orale pendant 15 (syphilis primaire) à 28 jours (syphilis installée).
Il n’existe pas de vaccin contre la syphilis.
La syphilis est une maladie évitable.
Hygiène : La méthode la plus efficace pour prévenir la syphilis et plusieurs autres IST[23] consiste à utiliser systématiquement et correctement des préservatifs. Le regain de cas récents est vraisemblablement la conséquence du trop fréquent abandon du préservatif par des personnes à risque depuis l’utilisation de la prophylaxie pré-exposition au VIH.
Mais il ne faut pas oublier que la syphilis peut également se transmettre par contact avec des parties du corps non couvertes par le préservatif, y compris les organes génitaux, l’anus et la bouche.
Les partenaires sexuels doivent être prévenus, dépistés et traités préventivement.
Le SIDA
Le syndrome d’immunodéficience acquise (SIDA) dû au rétro virus isolé par le professeur Luc Montagnier constitue la peste mortifère la plus récente (1981).
L’OMS estime[24] que 770 000 personnes sont mortes du sida en 2023, et que près de 38 millions dans le monde vivent avec le VIH dont près de 1,3 million de nouveaux contaminés. En France, en moyenne 6000 individus sont découverts séropositifs chaque année.
Le VIH se transmet par le sang, le lait maternel et les sécrétions génitales. Il y a risque de contamination en cas de : rapports sexuels non protégés, de la mère infectée à l’enfant, de partage d’aiguilles ou de seringues lors de l’injection de drogues, lors de transfusions sanguines à risque, et de piqûres accidentelles avec du matériel contaminé.
La contamination par le VIH peut être asymptomatique durant une longue période (jusqu’à 10 ans), retardant d’autant le diagnostic et le traitement.
Mais plus de la moitié des personnes infectées souffrent de symptômes banaux au bout de 2 à 4 semaines : fièvre, fatigue, frissons, céphalées, arthralgies, myalgies. Ces signes peuvent disparaître d’eux-mêmes, l’infection se développant à bas bruit.
En l’absence de traitement, le sida maladie apparaît après un délai variable pouvant aller jusqu’à plusieurs années après la contamination.
La perte de poids est présente chez 20 % des personnes environ et la dénutrition peut évoluer vers un amaigrissement extrême (cachexie)..
La baisse des défenses immunitaires permet en effet l’éclosion de maladies d’autant plus fréquentes et graves que le taux de lymphocytes T CD4 est bas (inférieur à 200/mm3).
Ce peut être des infections opportunistes dues à des bactéries (tuberculose par ex.), des champignons (candidoses), des virus (infection à cytomégalovirus par ex.) ou des parasites (toxoplasmose par ex.)
L’immunodépression peut faciliter la survenue de cancers : lymphome malin non hodgkinien, sarcome de Kaposi…
Ces manifestations peuvent entraîner la mort.
Il n’existe pas de traitement curatif définitivement démontré. Les antirétroviraux permettent de diminuer très fortement la charge virale et le risque de contamination des partenaires. Mais les quelques cas de guérison[25] [26]survenus après greffe de moelle portent une mutation génétique appelée CCR5 delta 32 suscitent l’espoir.
La prévention demeure actuellement la pierre de touche de la lutte contre le sida. Toutes les tentatives de vaccin ont jusqu’ici échoué malgré les sommes considérables consacrées à leur recherche.
La plus sûre méthode préventive reste l’usage du préservatif pour tout rapport sexuel. En cas de contact bouche/vulve ou bouche/anus, une digue dentaire (ou un préservatif fendu dans le sens de la longueur) doit être utilisée. L’objectif est d’éviter tout contact direct entre les muqueuses de la bouche, des organes génitaux et de l’anus/rectum avec le sperme, les sécrétions vaginales ou le sang.
Le dépistage sérologique régulier des personnes à risque important (homosexuels, professionnels du sexe, transgenres…) s’impose pour révéler et traiter les infections asymptomatiques et interrompre la chaine des contaminations.
Les médicaments préventifs du VIH comme l’association comme le TRUVADA ou le PrEP, bien qu’efficaces risquent en effet de favoriser la diffusion des autres maladies sexuellement transmissibles dont la syphilis.
Une fois de plus la lutte contre cette peste repose uniquement sur l’hygiène et les traitements médicaux.
Conclusion
Cette revue historique rappelle que sur les 9 pestes qui ont ravagé l’Europe l’hygiène seule en a stoppé 5 (peste noire, choléra, typhus, fièvre typhoïde, lèpre) et trois autres avec l’association aux antibiotiques (tuberculose, syphilis) ou antiviraux (VIH). Dans ces luttes contre les pestes historiques, la vaccination n’a joué un rôle décisif que contre la variole et ne sert que de simple palliatif dans deux autres.
Prétendre que la vaccination constitue l’outil principal, voire unique de lutte contre les pandémies graves est contraire aux faits.
L’hygiène, l’eau potable, l’assainissement des eaux usées, la chasse aux animaux vecteurs (rats, puces, poux, moustiques), les antibiotiques et les autres traitements médicaux constituent les principaux garants de la santé d’une population. Leurs rôles ne devraient pas être négligées comme on l’observe trop souvent dans les communications et les préconisations officielles de l’OMS.
[1] Grégoire de Tours, Histoire des Francs – Livre quatrième : « de la mort de Théodebert Ier à celle de Sigebert Ier, roi d’Austrasie (547 – 575)
[2] Comme Douchka Markovic, qui décrit les rats comme des « auxiliaires de la maîtrise des déchets« .
[3] https://www.docteur-nuisibles.com/deratisation/paris-et-ses-rats-degout/
[4] https://www.francetvinfo.fr/france/ile-de-france/paris/paris-une-petition-pour-sauver-les-rats-recueille-deja-plus-de-17-000-signatures_1970583.html
[5] https://actu.fr/grand-est/strasbourg_67482/des-rats-presents-sur-une-aire-de-jeux-pour-enfants-a-strasbourg-j-en-ai-vu-5-en-l-espace-d-une-demi-heure_61917928.html
[6] https://www.agoravox.fr/tribune-libre/article/la-lepre-remise-au-gout-du-jour-205565
[7] Personne infectée ne présentant pas de signe de maladie mais susceptible de disséminer la bactérie.
[8] Eugène Sue, « Le Juif errant »
[9] https://www.jeuneafrique.com/621072/societe/algerie-pres-de-60-cas-de-cholera-confirmes-dont-11-a-alger/
[10] https://www.france24.com/fr/france/20240430-cholera-mayotte-ce-que-l-on-sait-de-la-situation-sanitaire-qui-se-degrade
[11] http://www.ma-micro-station.fr/histoire-traitement-eaux-usees-evacuation-depollution.html
[12] Le Yémen a souffert depuis 2016 de trois vagues épidémiques, avec plus de 1,1 million cas présumés et plus de 2 300 décès associés
[13] Jeuland M et al. Cost-benefit comparisons of investments in improved water supply and cholera vaccination programs. Vaccine. 2009 ;27(23) :3109–3120.
[14] d’après le nom de deux médecins H.T. Ricketts et Stanislaus von Prowazek, morts de la maladie en étudiant son mode de transmission.
[15] Philippe ALBOU La variole avant Jenner (XVIIe-XVIIIe siècles)
[16] « An inquiry into the causes and effects of the variolae vaccina »
[17] date ou l’OMS a commencé son suivi de la tuberculose dans le monde
[18] https://www.who.int/fr/news/item/29-10-2024-tuberculosis-resurges-as-top-infectious-disease-killer
[19] https://www.chateaubriant.org/IMG/article_PDF/article_a22.pdf
[20] a vaccination par le BCG est contre indiquée, en cas de déficit immunitaire: notamment chez un salarié infecté par le VIH et en cas de dermatose étendue en évolution.
[21] Patrick Berche, Une histoire des microbes, John Libbey Eurotex
[22] Poésies mêlées. Œuvres de Voltaire avec préface, avertissements, notes, etc. par M. Beuchot, Paris, 1833, Tome 14, p. 361.
[23] Infections sexuellement transmissibles
[24] https://www.unaids.org/fr/resources/fact-sheet
[25] https://www.sciencesetavenir.fr/sante/sida-le-patient-de-geneve-sixieme-cas-de-guerison-du-vih-au-monde_172743
[26] https://www.francetvinfo.fr/sante/sida/vih-premiere-guerison-en-france_7022051.html