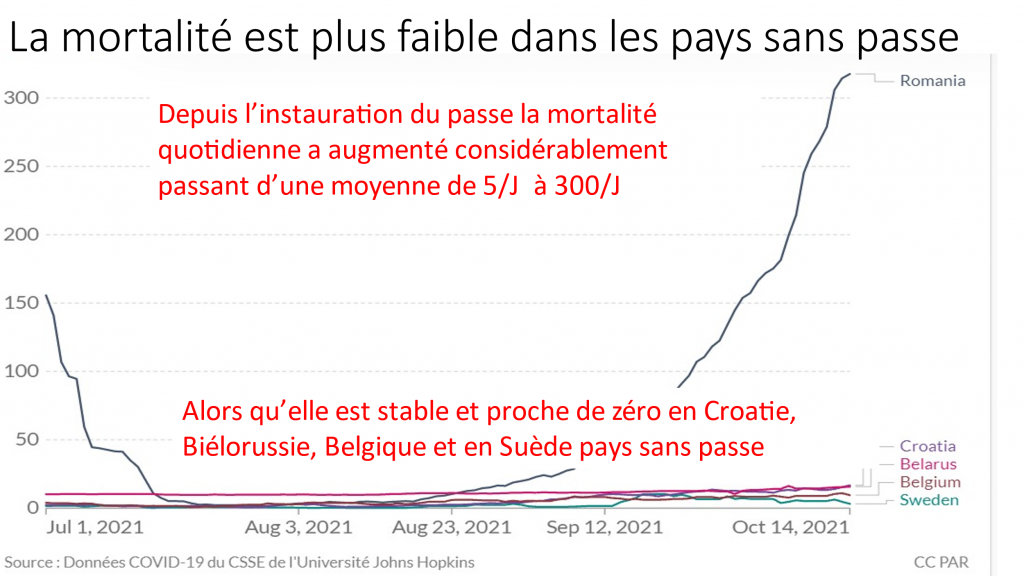
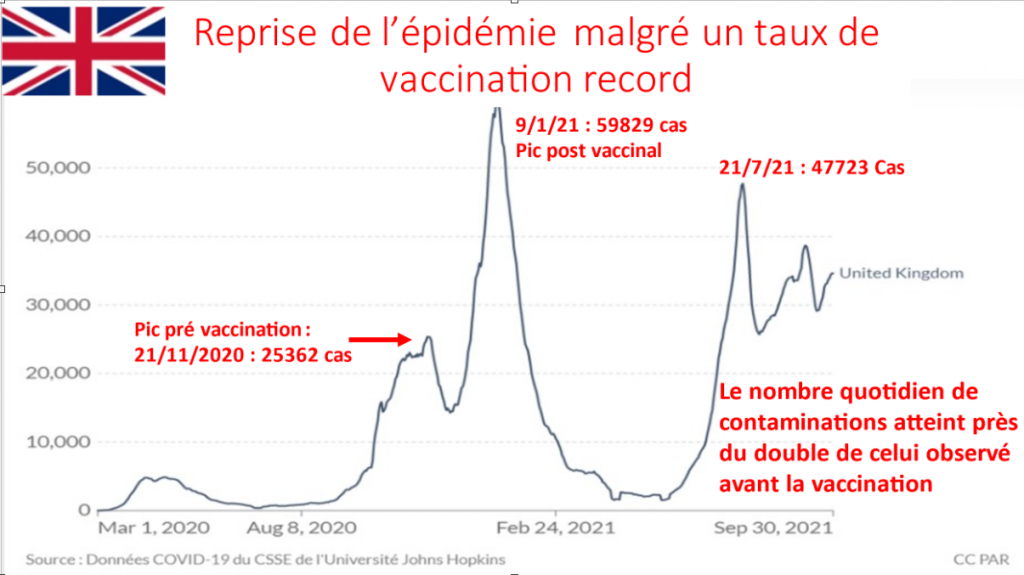
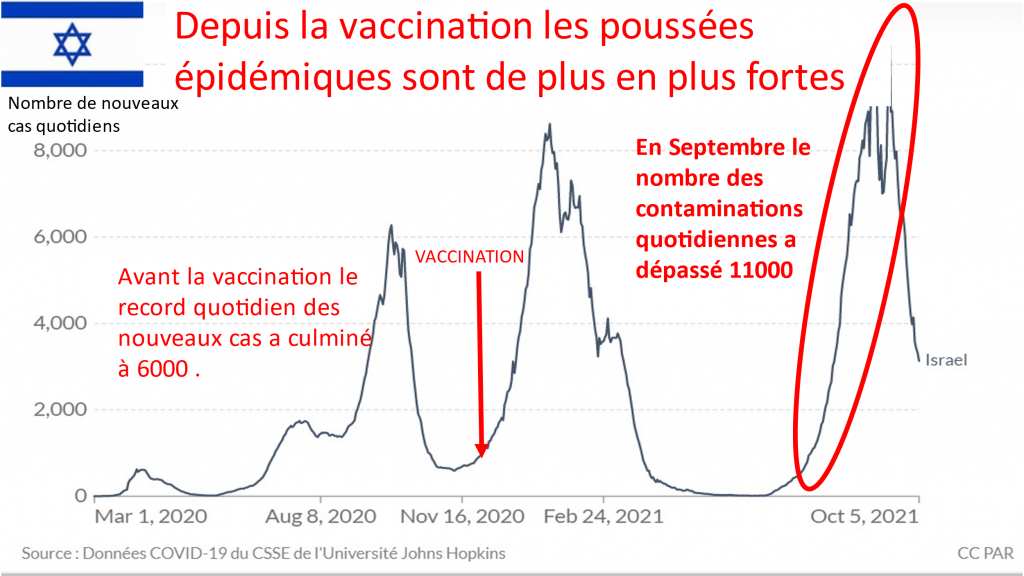
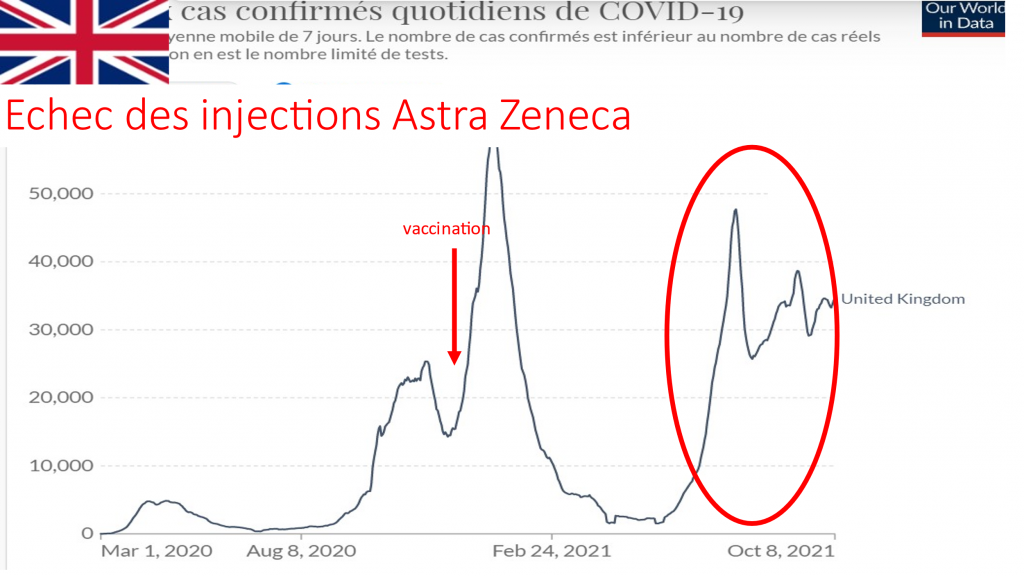
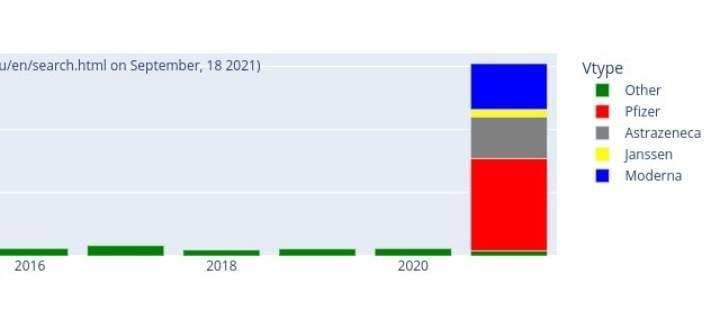
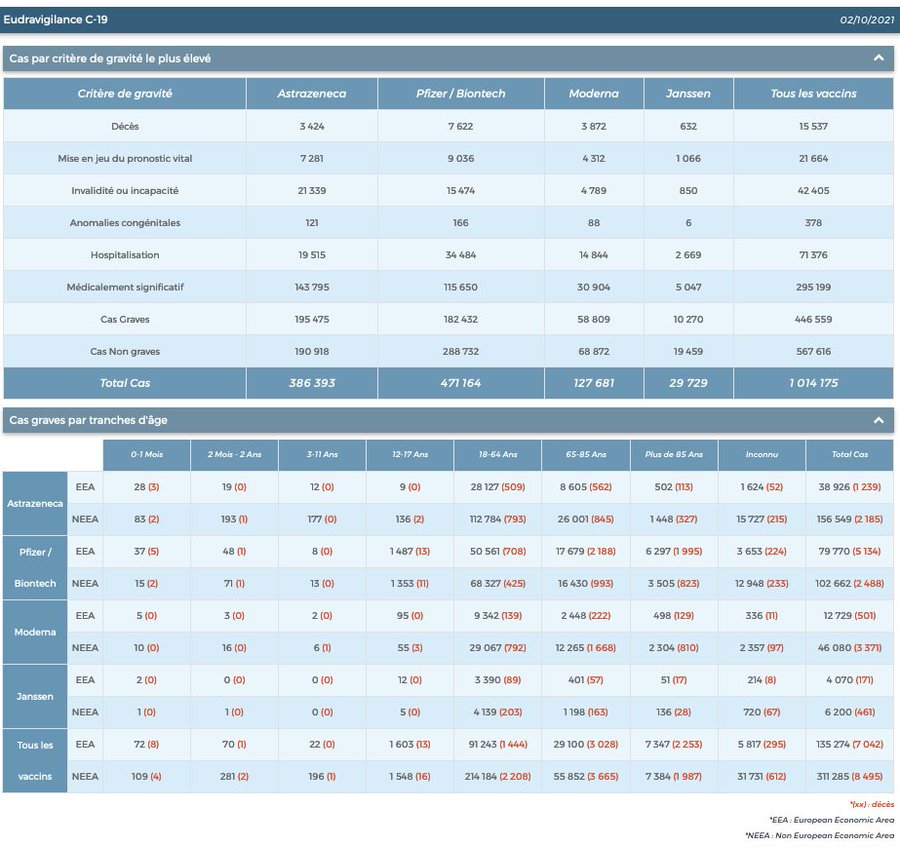
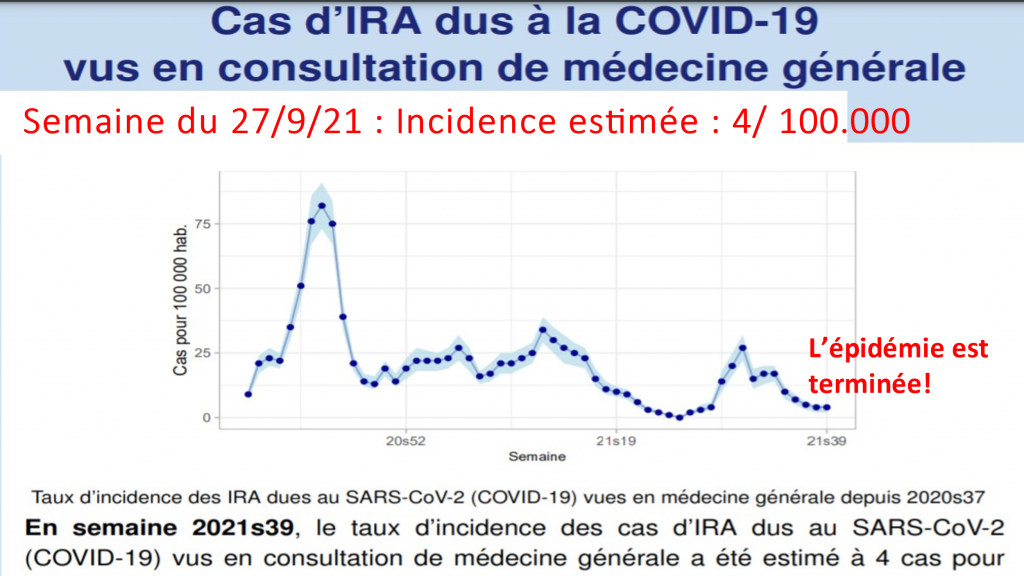
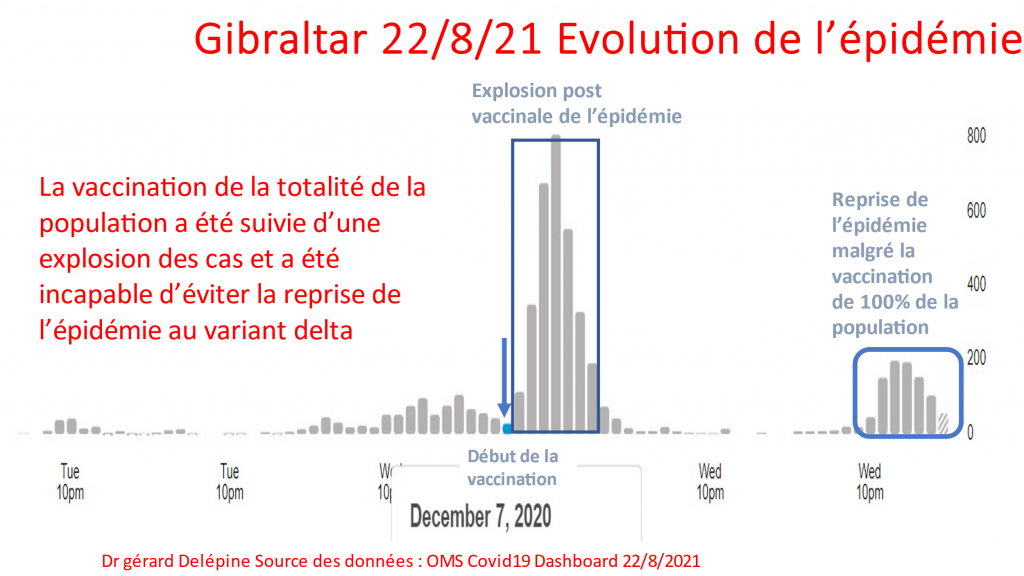
POURRAIT- ON SANS RISQUE FAIRE INJECTER SON ENFANT SANS L ACCORD DE L AUTRE PARENT ? Non ! RISQUE DE PLAINTE CIVILE ET PENALE
Le parent non-consentant est en mesure d’engager la responsabilité civile TANT du parent qui prend l’initiative sans son accord que celle des tiers qui y procéderaient. Ceux-ci ne me paraissent pas pouvoir se retrancher derrière la présomption de l’article 372-2 puisqu’il ne s’agit PAS d’un « acte usuel ».
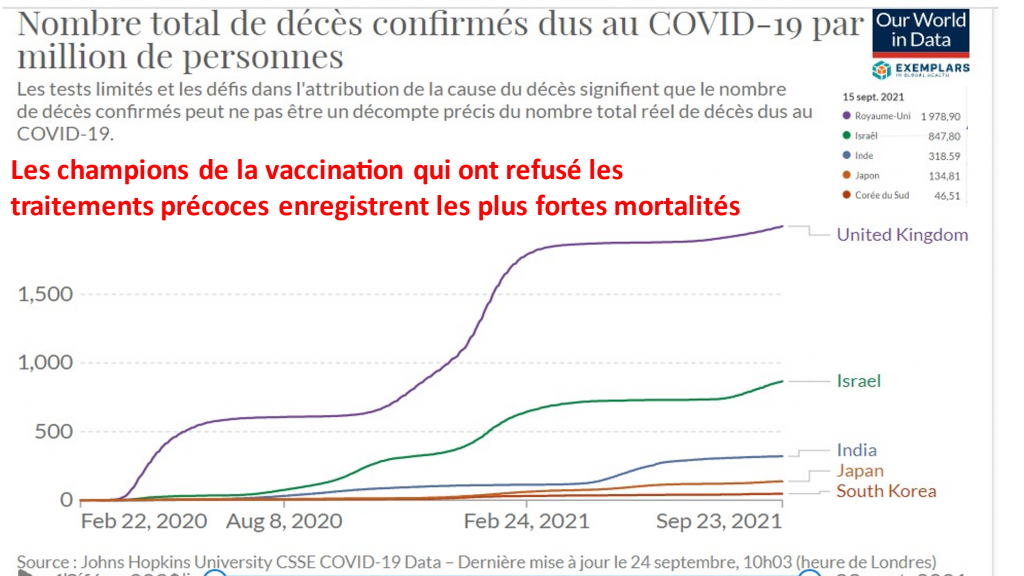
les dispositions des lois votées depuis mai 2021 dans le cadre de la crise Covid ne sont en AUCUN CAS exclusives de la responsabilité pénale de chacun des intervenants.
Sur le consentement DU ou DES parents à l’injection des enfants
Par Maitre X – https://t.me/maitreXOFFICIEL – Avocate dans un barreau français
En vertu des dispositions combinées des différents textes de loi adoptés depuis mai 2021, le législateur prétend que le consentement d’un seul des deux parents serait suffisant tant pour faire pratiquer un test de dépistage que pour faire « vacciner » un mineur.
La succession des dispositions, organisée comme toujours sous forme de jeu de piste, les dispositions récentes modifiant ou complétant les dispositions plus anciennes, découle des sources suivantes :
. Loi 2021-689 du 31 mai 2021, Art. 1 § II
https://www.legifrance.gouv.fr/loda/id/JORFTEXT000043567200/2022-01-28/
. Cette loi fut dans un premier temps mise à jour par la loi n°2021-1040 du 5 août 2021, art. 1er :
https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000043909676
. Une nouvelle mise à jour découle de la loi n°2022-46 du 22 janvier 2022
https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000045062855
À l’issue de ce parcours législatif, l’article qui nous intéresse aujourd’hui est donc rédigé de la façon suivante :
« G.-Lorsque le Premier ministre prend les mesures mentionnées au A du présent II, seule l’autorisation de l’un ou l’autre des titulaires de l’autorité parentale est requise pour la réalisation d’un dépistage ou l’injection du vaccin contre la covid-19, sans préjudice de l’appréciation des éventuelles contre-indications médicales.
Il en est de même lorsque le ministre chargé de la santé prend les mesures mentionnées aux articles L. 3131-1 et L. 3131-16 du code de la santé publique pour autoriser la vaccination des mineurs âgés d’au moins cinq ans. »
Or, la conformité de cette disposition pose différentes questions légales.
- AU REGARD DE L’ARTICLE 372 DU CODE CIVIL
Le principe posé par le Code civil (Art. 372) est celui de l’exercice CONJOINT de l’autorité parentale. En d’autres termes, les décisions relatives aux enfants se prennent conjointement par les deux titulaires de l’autorité parentale.
De son côté, l’article 372-2 du Code civil autorise dans certains cas les parents à agir seuls, en étant « réputés agir avec l’accord de l’autre » à l’égard des tiers, mais uniquement lorsqu’il s’agit d’actes « usuels » de l’autorité parentale relativement à la personne de l’enfant.
Deux éléments, dans cette disposition, sont à relever :
- Il ne vise que les actes « usuels » relatifs à la personne de l’enfant. L’administration d’un traitement médical, quel qu’il soit, et moins encore lorsqu’il s’agit d’un traitement en phase d’essai thérapeutique, fût-il nommé « vaccin » par les pouvoirs publics, n’est assurément PAS un « acte usuel » relatif à la personne de l’enfant.
- En outre, cette disposition du Code civil est en réalité une protection accordée aux tiers avec qui l’un des parents serait en contact, et permettant à ce tiers de présumer l’accord de l’autre parent pour ces actes « usuels ».
Lorsque, comme c’est le cas dans l’hypothèse que nous étudions aujourd’hui, l’autre parent n’est PAS d’accord, et qu’il l’a expressément notifié, la responsabilité du parent qui tente de procéder malgré tout à cet acte me paraît déjà engagée sur le plan civil.
Ainsi il a été décidé qu’en cas de désaccord des parents, un établissement scolaire qui a connaissance de ce désaccord DOIT recueillir l’accord des deux parents pour chaque décision à prendre relativement à l’enfant (CAA Paris, 13/11/2020, 20PA01156).
En d’autres termes, cette possibilité d’agir SEUL n’est ouverte à l’un des parents que s’il est de bonne foi, et l’article 372-2 ne protège que les tiers, et seulement s’il s’agit d’actes « usuels ».
On voit dès lors mal à quel titre les lois prises depuis mai 2021 permettraient, sans violer le Code civil, à l’un des deux parents de décider seul et de faire procéder seul à une injection de matériel de thérapie génique sur l’un de ses enfants, lorsqu’il sait ne pas être en accord avec l’autre titulaire de l’autorité parentale.
Le parent non-consentant est en mesure d’engager la responsabilité civile TANT du parent qui prend l’initiative sans son accord que celle des tiers qui y procéderaient. Ceux-ci ne me paraissent pas pouvoir se retrancher derrière la présomption de l’article 372-2 puisqu’il ne s’agit PAS d’un « acte usuel ».
En admettant même – quod non – qu’une loi puisse, sans le mentionner expressément, modifier une disposition du Code civil, les difficultés ne s’arrêtent pas là, comme nous allons le voir.
- AU REGARD DU DROIT EUROPÉEN
Dans la hiérarchie des normes, le droit européen est supérieur au droit national.
Dans son règlement n°536/2014 du Parlement et du Conseil, l’Union européenne a édicté de nombreuses règles relatives « aux essais cliniques de médicaments à usage humain ».
Le texte complet de ce règlement est accessible ici : https://bit.ly/3r7bVjl
En vertu de l’article 32 de ce règlement, et outre les conditions déjà prévues de façon générale pour l’ensemble des participants, il est obligatoire de recueillir le consentement éclairé du « représentant désigné légalement ».
J’ajoute à cela que si, comme nous venons de le voir, le droit du mineur prévoit l’exercice CONJOINT de l’autorité parentale, c’est donc logiquement l’accord des DEUX parents qui doit être recueilli, et, mieux encore, l’accord « éclairé » c’est-à-dire suffisamment informé ».
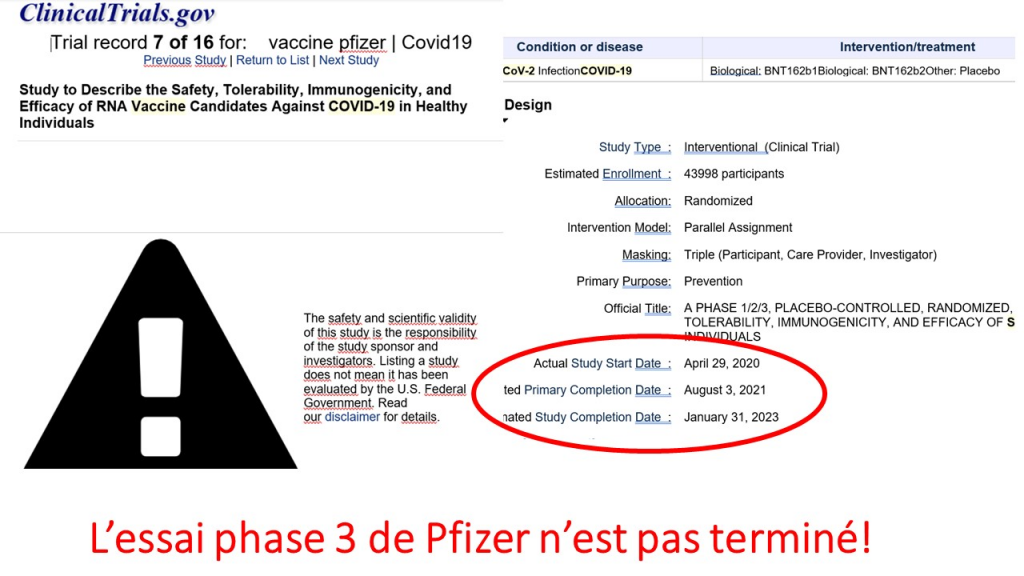
Le même article 32 prévoit en outre que pour être légal, l’essai clinique doit « se rapporter directement à une condition médicale touchant le mineur OU être d’une nature telle qu’il ne peut être réalisé que sur des mineurs » (Art. 32.1.f du règlement).
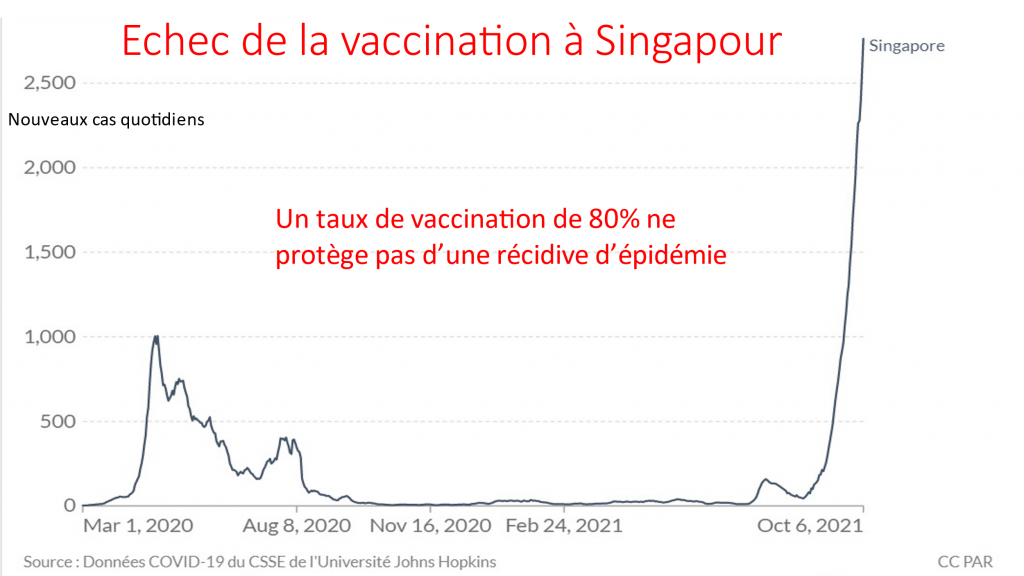
Les informations scientifiques à cet égard ne manquent pas pour démontrer que les enfants ne meurent quasiment pas du Covid, et que, la vaccination n’empêchant pas la transmission du virus, rien ne justifie qu’ils soient injectés, même pas la recherche d’une « immunité collective » qui ne sera manifestement pas atteinte grâce à ces injections. Les injections dites « vaccinales » contre le Covid-19 ne se rapportent donc absolument pas « à une condition médicale touchant le mineur » et ne sont pas « d’une nature telle qu’elles ne peuvent être réalisées que sur des mineurs ». C’est tout le contraire !
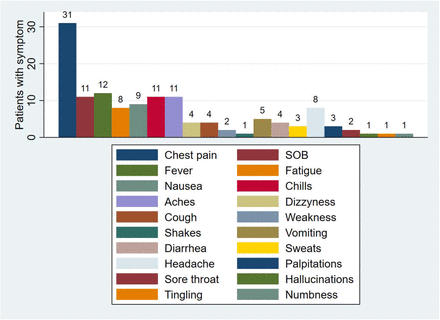
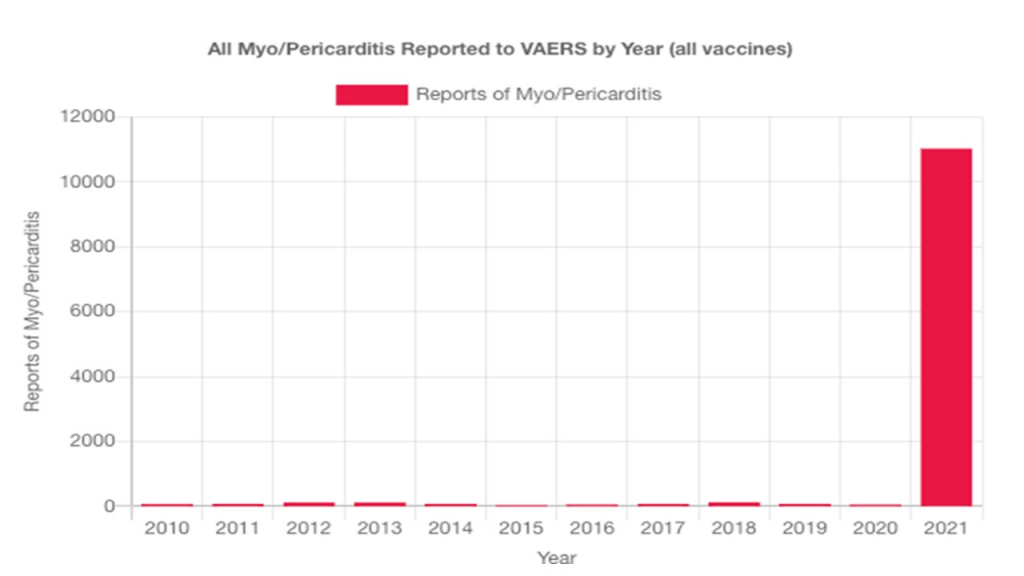
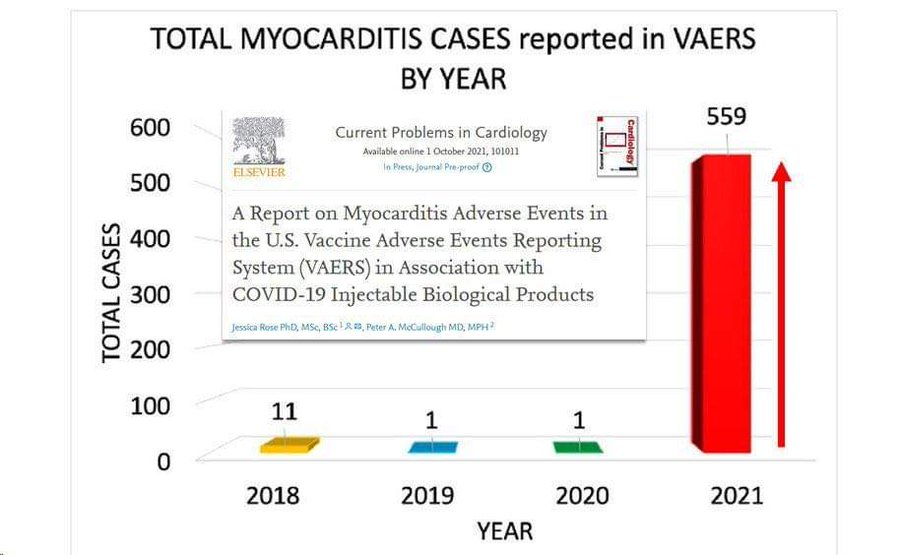
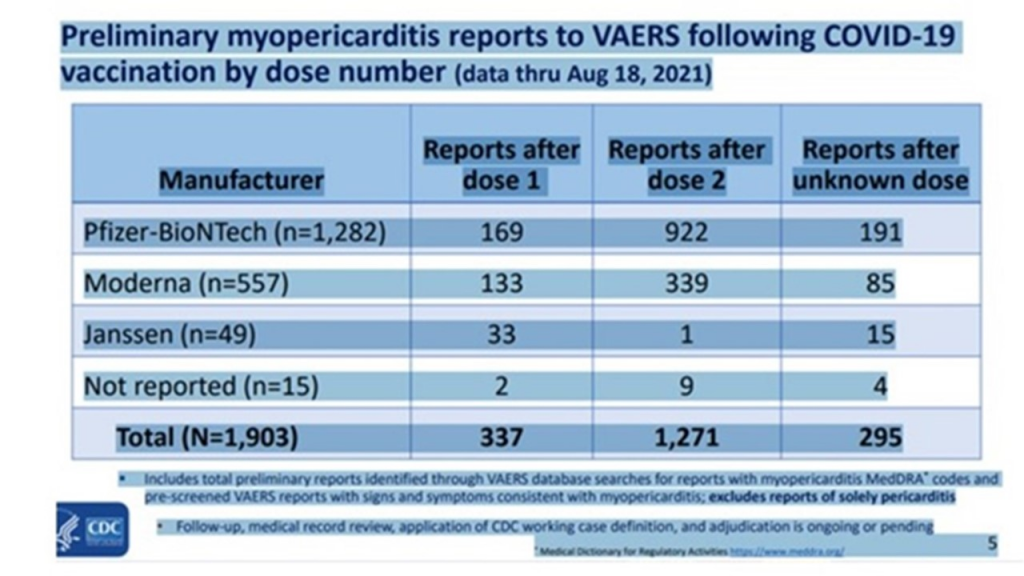
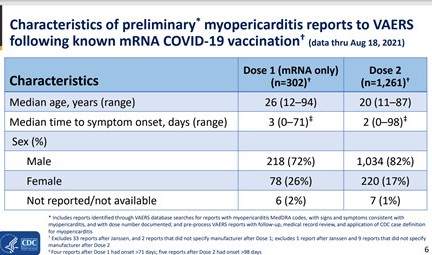
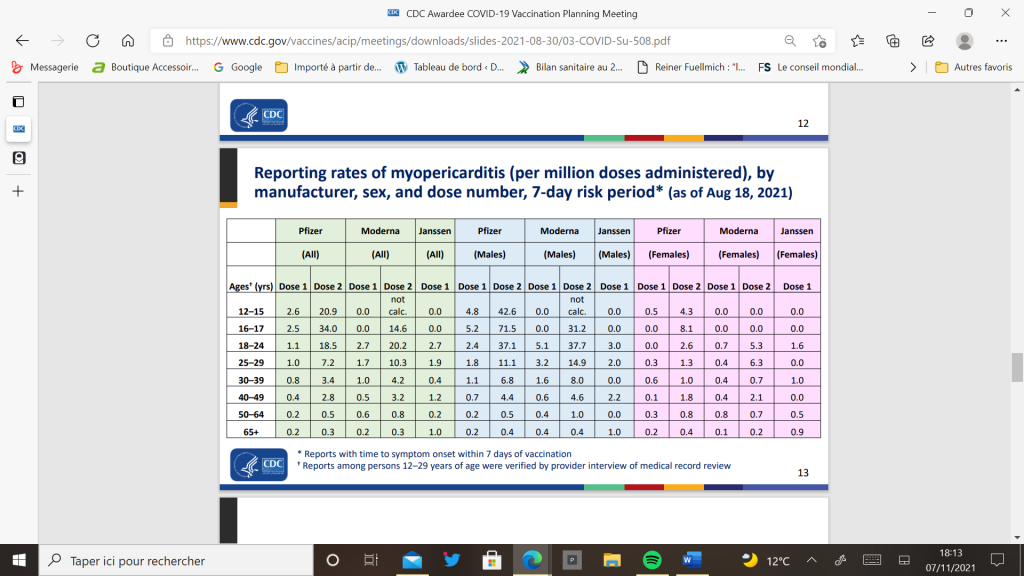
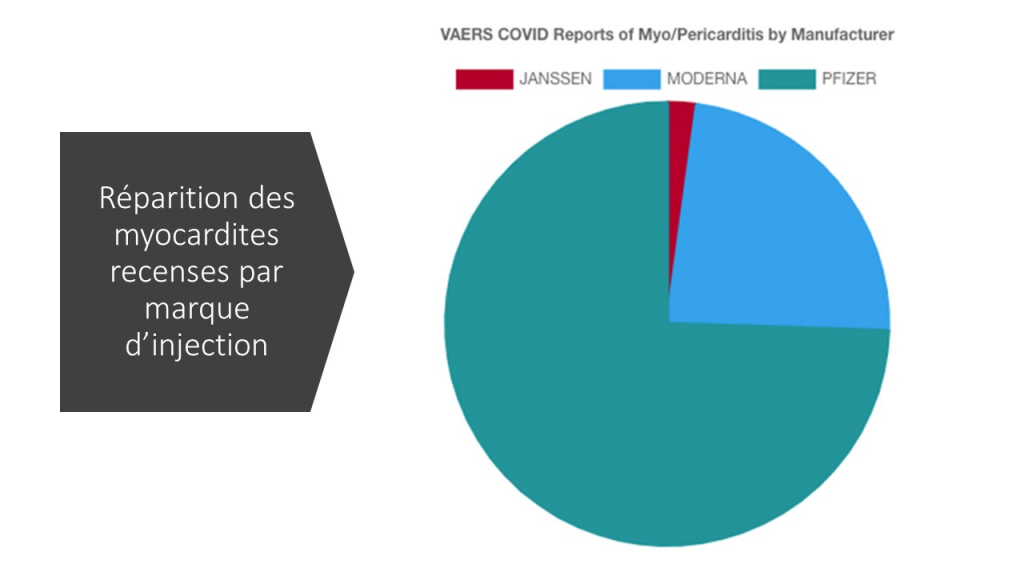
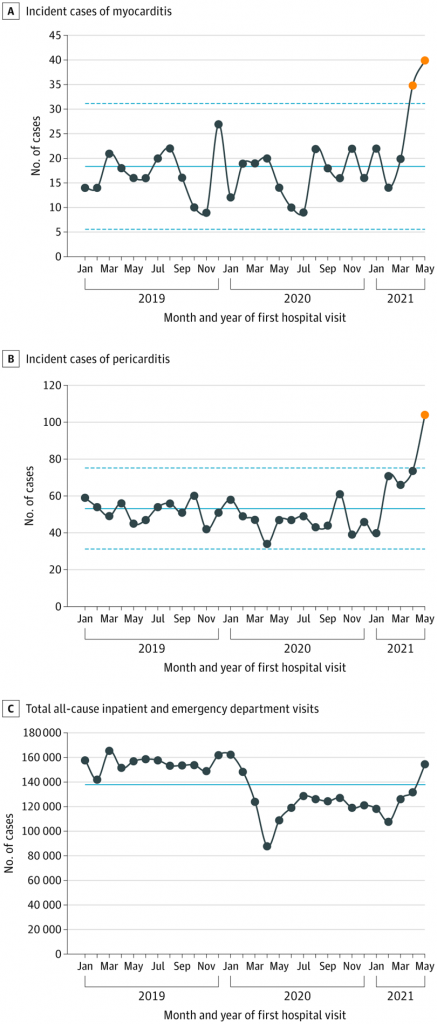
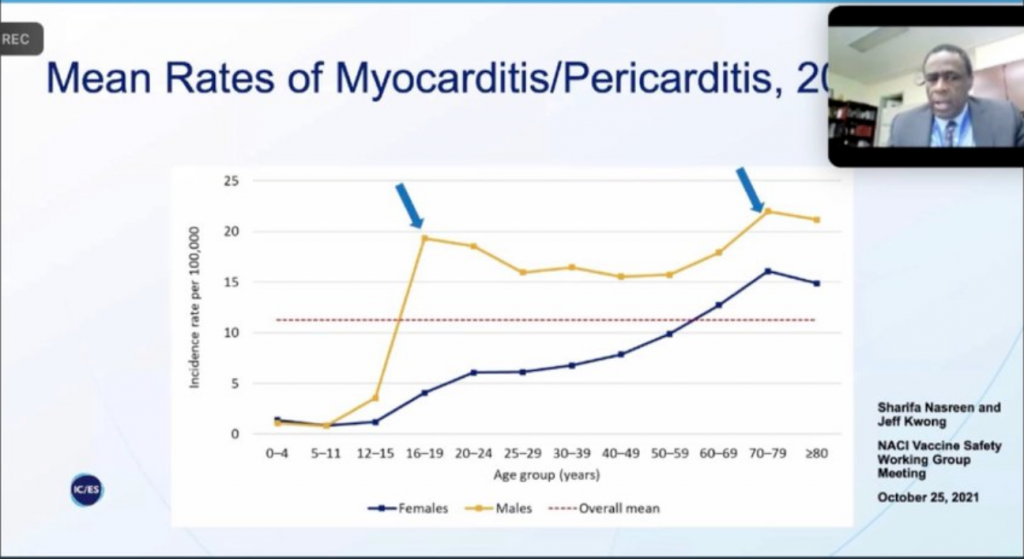
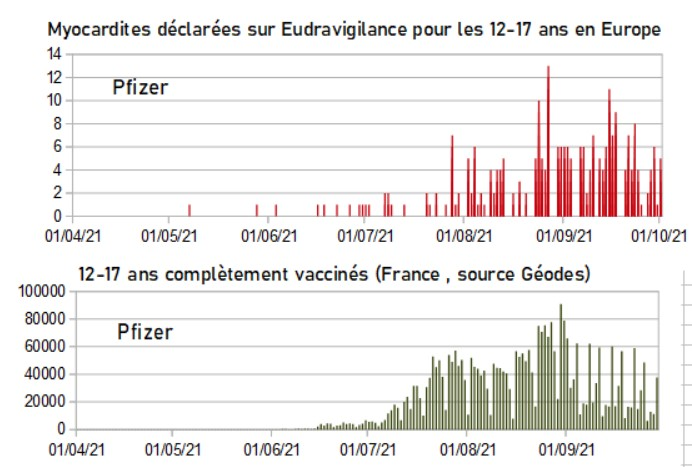
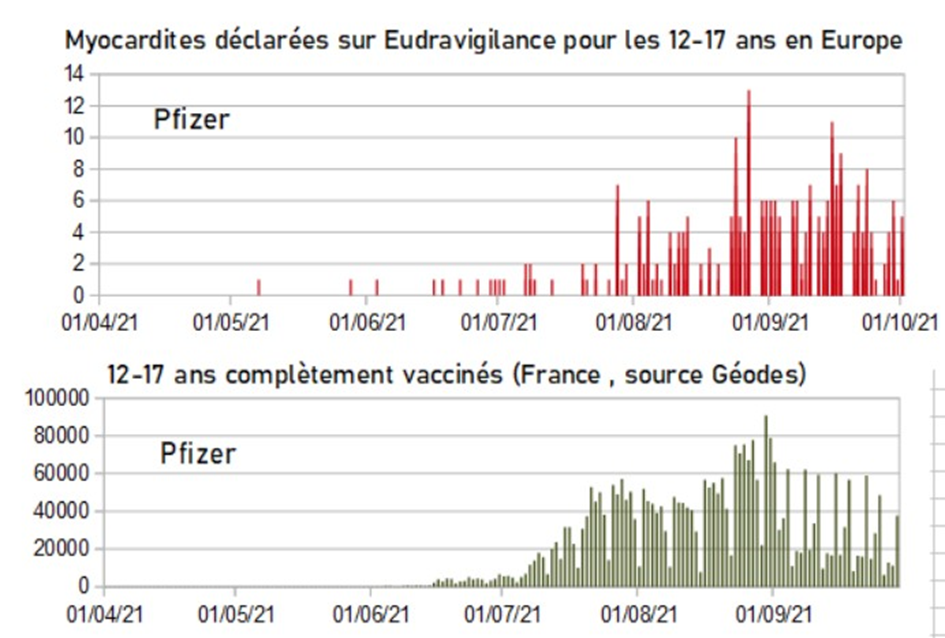
D’un autre côté, l’importance des effets secondaires remontés dans le monde entier et notamment les affections cardiaques (péricardites et myocardites) touchant des mineurs doit faire écarter la participation de ceux-ci aux essais thérapeutiques.
- Au regard du droit pénal
Enfin, les dispositions des lois votées depuis mai 2021 dans le cadre de la crise Covid ne sont en AUCUN CAS exclusives de la responsabilité pénale de chacun des intervenants.
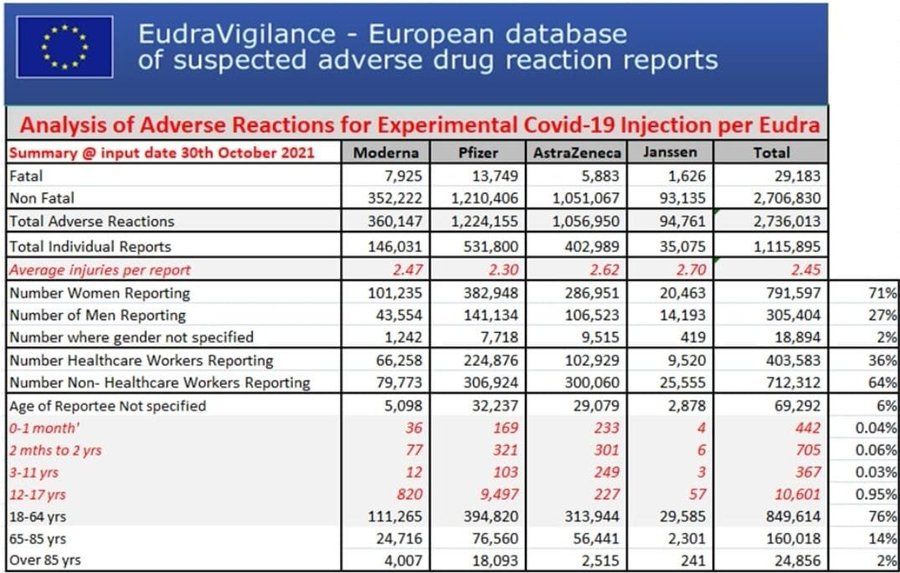
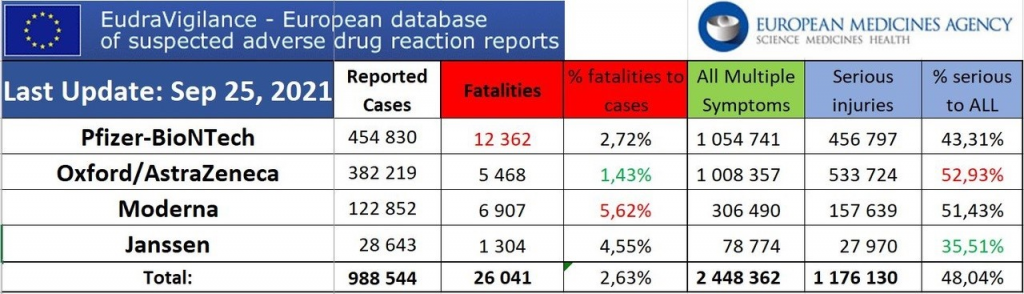
Les informations remontées dans le cadre de la pharmacovigilance démontrent la grande nocivité des injections.
Pour cette raison, différentes plaintes ont été déposées, notamment sur des incriminations d’empoisonnement et de complicité d’empoisonnement. Je me réfère, entre autres, à la plainte des associations Bons Sens, AIMSIB et Collectif des Maires Résistants, lancée contre les députés ayant participé à la commission mixte paritaire de la loi du 5 août 2021 (voir ici :
Plusieurs infractions pénales me semblent pouvoir être envisagées, en partant bien sûr du postulat que les injections sont potentiellement dangereuses, ce que nous démontrent les données de pharmacovigilance.
- 223-1 du Code pénal : Mise en danger délibérée de la vie d’autrui
« Le fait d’exposer directement autrui à un risque immédiat de mort ou de blessures de nature à entraîner une mutilation ou une infirmité permanente par la violation manifestement délibérée d’une obligation particulière de prudence ou de sécurité imposée par la loi ou le règlement est puni d’un an d’emprisonnement et de 15 000 euros d’amende. »
- 221-5 du Code pénal :
« Le fait d’attenter à la vie d’autrui par l’emploi ou l’administration de substances de nature à entraîner la mort constitue un empoisonnement.
L’empoisonnement est puni de trente ans de réclusion criminelle.
Il est puni de la réclusion criminelle à perpétuité lorsqu’il est commis dans l’une des circonstances prévues aux articles 221-2, 221-3 et 221-4.
Les deux premiers alinéas de l’article 132-23 relatif à la période de sûreté sont applicables à l’infraction prévue par le présent article. »
- Article 222-19 al 1er du Code pénal :
« Le fait de causer à autrui, dans les conditions et selon les distinctions prévues à l’article 121-3, par maladresse, imprudence, inattention, négligence ou manquement à une obligation de prudence ou de sécurité imposée par la loi ou le règlement, une incapacité totale de travail pendant plus de trois mois est puni de deux ans d’emprisonnement et de 30 000 euros d’amende. »
Tout ceci étant posé, il me reste à vous proposer un outil pratique.
Si vous êtes dans la situation du parent NON-consentant et que l’autre parent insiste pour procéder à cette injection sur vos enfants mineurs, voici un modèle de courrier que je vous suggère de lui envoyer en recommandé avec AR si possible.
Vous pouvez envisager l’envoi de cette lettre par eMail, mais il vous faudra prouver qu’il l’a bien reçu, et en cas de litige cela peut poser de réelles difficultés. ! Si vous envoyez cela par eMail et que vous n’avez pas de réponse du destinataire (ce qui vous permettrait de démontrer qu’il a bien reçu le mail auquel il répond), je vous conseille de doubler alors l’envoi par un courrier recommandé ensuite.
Adaptez bien sûr en fonction de votre situation lorsque deux variantes sont proposées, séparées par un « / »
« Cher/chère…..
Je suis contraint(e) de t’adresser ce message par écrit vu les circonstances.
Tu as manifesté l’intention/le souhait de faire vacciner notre/nos enfant/s contre la Covid-19 malgré mon désaccord sur ce point.
Pour appuyer les droits que tu estimes avoir à ce niveau, tu invoques les communications gouvernementales et télévisées expliquant que l’accord d’un seul des deux parents peut suffire pour autoriser une telle injection.
Or, il apparaît que la situation est, juridiquement, bien plus complexe.
- Sur le plan civil, tout d’abord, le Code civil prévoit que l’autorité parentale doit s’exercer de façon CONJOINTE, ce qui implique un accord des DEUX titulaires de cette autorité (Art. 372 C.c.). Il n’a pas été expressément dérogé à cette disposition par la loi. En outre, soumettre un mineur à une injection de produit thérapeutique en phase d’essai clinique n’est PAS un acte « usuel » au sens de ce même Code civil, de telle sorte qu’un tiers ne pourrait pas présumer de mon consentement si tu te présentes seul.
- Au niveau européen, soit à un niveau qui prime sur le droit interne, des dispositions sont également prévues. En vertu de l’article 32 du Règlement n+536/2014 du Parlement et du Conseil de l’Union européenne, il est obligatoire de recueillir le consentement de la personne qui, légalement, représente l’enfant. Ceci renvoie donc, pour le droit français, à l’article 372 du Code civil qui prévoit, par principe, une autorité conjointe.
Ce même article 32 du règlement européen indique que pour être légale, la participation du mineur à l’essai clinique doit se rapporter directement à une condition médicale touchant le mineur OU être d’une nature telle qu’il ne peut être réalisé que sur des mineurs » (Art. 32.1.f du règlement).
Or, et comme tu le sais, les enfants ne courent aucun risque face à cette maladie, et en toute hypothèse moins de risques que ceux liés à l’injection elle-même.
Il va de soi que les obstacles et discriminations posées actuellement par les gouvernements, et restreignant notamment la liberté de voyager, de participer à des activités, etc. ne sont PAS considérés comme des risques liés à la maladie elle-même, et qu’il n’est pas acceptable que notre/nos enfant/s soi(en)t soumis à un essai clinique uniquement pour des raisons de confort liées à un voyage/une inscription à une activité/ etc. (complétez vous-même selon les motivations du parent concerné).
- Enfin, sur le plan pénal, je t’informe que si tu devais exposer notre/nos enfant/s à ce risque, une plainte serait immédiatement déposée sur base de l’article 223-1 du Code pénal (mise en danger délibéré de la vie d’autrui).
À cela s’ajoutent deux autres dispositions du Code pénal que je n’hésiterai pas à invoquer dans une plainte en cas de besoin :
. Art. 221-5 du Code pénal (atteinte à la vie d’autrui par l’emploi ou l’administration de substances de nature à causer la mort)
. Art. 222-19 al 1er (visant tout acte de nature à causer une ITT pendant plus de 3 mois, par maladresse, imprudence, inattention ou négligence).
Il est dès lors INDISPENSABLE, tant en vertu de la loi française que du droit européen que nous agissions DE COMMUN ACCORD quant à toute décision relative à la santé de notre/nos enfant/s. Je t’exprime dès lors, de façon formelle, MON DÉSACCORD COMPLET pour toute « vaccination » en l’état actuel des choses.
Merci d’en prendre note.
(Il vous reste à terminer la lettre comme vous le souhaitez).
Gardez toujours une copie exacte de ce qui a été envoyé, et ce au format papier (en plus de l’éventuelle copie du mail dans votre ordinateur.
<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<<
merci à Maitre X de son aide pour vous proposer un modèle de lettre si malheureusement vous êtes dans cette situation dramatique qui manipule familles et enfants.
et pour les informations sur les risques de cette injection appelée abusivement « vaccin » notre synthèse vient de paraitre